Il cancro è una malattia abbastanza comune nella popolazione odierna che è associata alla perdita di auto-regolazione delle cellule da dividere in modo controllato.
Questa malattia può manifestarsi in diverse fasi della vita: nell'infanzia, in età fertile o durante la senescenza della vita.
Gli attuali progressi della scienza hanno fatto sì che oggi molti malati di cancro sopravvivano a questa malattia. Questo fenomeno ha fatto cambiare la mentalità dei medici, che pensano sia al trattamento per curare il paziente che alla conservazione della fertilità per il futuro.
Di seguito trovate un indice con i 9 punti che tratteremo in questo articolo.
- 1.
- 2.
- 3.
- 4.
- 5.
- 6.
- 6.1.
- 6.2.
- 6.3.
- 7.
- 8.
- 9.
Preservare la fertilità nei pazienti oncologici
La comparsa del cancro in giovane età può causare danni significativi agli organi riproduttivi. Pertanto, la società sta cercando di aumentare la consapevolezza sulla conservazione della fertilità nei pazienti ontologici.
Le donne che sono state trattate con chemioterapia e radioterapia possono avere fallimenti nella funzione ovarica, aumentando la possibilità di sterilità temporanea o permanente. Il danno causato dipende dal tipo di trattamento e dalla gravità della lesione.
Grazie ad una serie di tecniche sviluppate nel campo della medicina riproduttiva, le donne in età riproduttiva che si sottopongono a trattamenti oncologici hanno la possibilità di preservare la loro fertilità prima di sottoporsi a terapie che potrebbero ridurre la loro fertilità dopo il trattamento.
Le opzioni includono la crioconservazione degli embrioni, la vitrificazione delle uova e il congelamento del tessuto ovarico. Quando si considera un trattamento per la conservazione della fertilità, è necessario valutare i seguenti fattori:
- L'età del paziente
- Il tempo fino all'inizio della chemioterapia
- Il trattamento ormonale che la paziente può ricevere per stimolare le ovaie non aggrava la sua situazione oncologica
Se state pensando di preservare la vostra fertilità per avere un bambino in futuro, vi consigliamo di utilizzare questo strumento. In 3 semplici passi vi permetterà di scoprire quali cliniche della vostra zona soddisfano i nostri rigorosi criteri di qualità. Inoltre, riceverete un rapporto con consigli utili quando visiterete le cliniche.
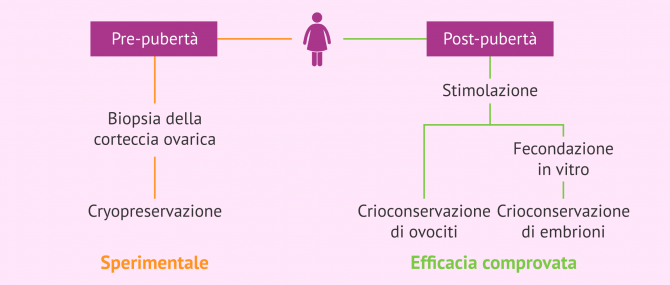
Pertanto, la conservazione della corteccia ovarica sarà la prima opzione nei casi di:
- Ragazze che non sono ancora entrate nella pubertà
- Pazienti con cancro che può essere peggiorato dalla somministrazione di ormoni e dove tale trattamento è controindicato
- Pazienti che non hanno il tempo di iniziare il trattamento di stimolazione ovarica prima del trattamento chemioterapico
Cos'è un trapianto di tessuto ovarico?
La crioconservazione del tessuto ovarico è un'alternativa per quelle pazienti che non possono ricevere la stimolazione ovarica per vetrificare gli ovuli maturi. Il trapianto di tessuto ovarico è una tecnica che consiste nell'estrazione e nel congelamento di una parte dell'ovaio per poi reimpiantarla nella paziente.
L'ovaio è composto da due strutture, la corteccia e il midollo allungato:
- La corteccia è la parte più esterna dell'ovaio e la sua funzione è quella di ospitare i follicoli in crescita che contengono gli ovuli della donna. Durante la gravidanza, le donne hanno già un numero finito di follicoli primordiali nella loro corteccia ovarica. Questi follicoli sono le future uova che matureranno mensilmente negli anni riproduttivi della donna. I follicoli primari sono suscettibili di deterioramento in presenza di agenti tossici, come quelli utilizzati in chemioterapia e radioterapia.
- Il midollo è il tessuto centrale che forma il nucleo dell'ovaio. Questa struttura ha vasi sanguigni e arterie che forniscono sangue e sostanze nutritive alla corteccia ovarica in modo che possa svolgere la sua funzione.
La tecnica di conservazione del tessuto ovarico si basa sul fatto che i follicoli primordiali, che una bambina ha dalla nascita, si trovano nella corteccia. Biopsiare questa corteccia e crioconservarla può essere un'assicurazione per ripristinare la sua fertilità in futuro, quando il trattamento oncologico sarà stato superato.
Una volta superata la malattia oncologica, la fertilità del paziente può essere ripristinata. Suturando il tessuto ovarico come se fosse un innesto cutaneo, viene ripristinata la capacità di produrre ormoni ovarici. In questo modo la donna potrà avere figli in modo naturale o con l'aiuto della riproduzione assistita.
Processo di crioconservazione della corteccia ovarica
Nel momento in cui ad una ragazza in età prepuberale viene diagnosticato un cancro, o non è indicata la stimolazione ormonale ovarica, la paziente può farsi rimuovere la corteccia ovarica per congelamento.
Questo intervento può essere eseguito nello stesso momento in cui il paziente viene sottoposto alla rimozione delle aree colpite dal cancro, se presenti. Nel caso in cui non sia necessario sottoporre la paziente ad un intervento, l'estrazione del tessuto ovarico potrebbe essere effettuata mediante un intervento chirurgico minimamente invasivo.
Il tessuto ovarico può essere crioconservato in diversi modi, ma il metodo più efficace e di maggior successo è il congelamento di strisce della corteccia ovarica.
Dopo che la corteccia ovarica è stata rimossa, viene divisa in piccole strisce. L'esecuzione di questa tecnica permette alle sostanze che proteggono il tessuto ovarico dai danni del congelamento, chiamate crioprotettori, di penetrare più efficacemente e di ottenere risultati migliori.
I follicoli primari che si trovano nella corteccia ovarica sembrano essere meglio conservati nel tessuto rispetto alle uova mature. Forse il successo della sua sopravvivenza sta nelle sue dimensioni ridotte e nell'assenza di strutture cellulari che si acquisiscono con la maturazione dell'uovo e che sono sensibili alle basse temperature.
Uso del tessuto ovarico dopo il trattamento del cancro
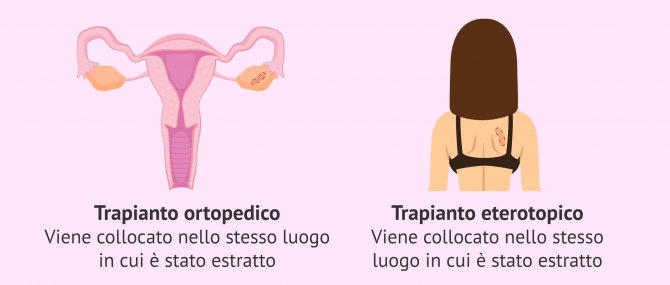
Dopo lo scongelamento del tessuto ovarico, può essere trapiantato nuovamente alla paziente. Nonostante questa tecnica sia recente e ancora in fase di studio e sperimentazione, il trapianto di tessuto ovarico presenta buoni risultati. A seconda del luogo in cui l'innesto viene trapiantato di nuovo, possiamo differenziarci in:
- Trapianto ortopedico
- quando l'innesto viene posizionato nello stesso punto in cui è stato rimosso, l'ovaio. Questo tipo di trapianto, se eseguito con successo, permette all'ovaio di tornare ad essere funzionale e di rispondere al ciclo ormonale della paziente, per cui con questa tecnica è possibile ottenere di nuovo una gravidanza naturale.
- Trapianto eterotopico
- quando il sito d'innesto è diverso dall'ovaio. Questa nuova posizione può essere in aree sottocutanee dell'avambraccio, dell'addome o della schiena. A tutt'oggi si sta ancora discutendo del luogo ideale per il trapianto. I pazienti sottoposti a questo tipo di trapianto dovranno sottoporsi ad un ciclo di riproduzione assistita per stimolare e aspirare gli ovuli. Questi ovuli saranno trattati e fecondati in un laboratorio di riproduzione assistita mediante fecondazione in vitro (FIVET).
Anche i trapianti di corteccia ovarica eterologa sono attualmente in fase di ricerca e sviluppo. Questi trapianti si basano sulla rimozione della corteccia ovarica di una donna donatrice e sull'impianto in una paziente ricevente. Pertanto, il tessuto rimosso viene impiantato in un'altra persona, con conseguente donazione di tessuto.
La chiave per un trapianto di successo è la rivascolarizzazione dell'innesto una volta inserito nella donna, il che significa che nell'innesto vengono creati nuovi vasi sanguigni. I follicoli primari che contiene sono molto sensibili e devono ricevere il necessario apporto di sostanze nutritive e di sangue il più presto possibile. Una buona vascolarizzazione nell'area trapiantata sarà vitale per il successo della chirurgia del trapianto di tessuto ovarico.
Rischi e limitazioni della tecnica
Anche se è una tecnica che sta dando i suoi frutti, dovrebbe essere comunque raccomandata come tecnica sperimentale, poiché ci sono ancora molte domande a cui i ricercatori non sono riusciti a rispondere:
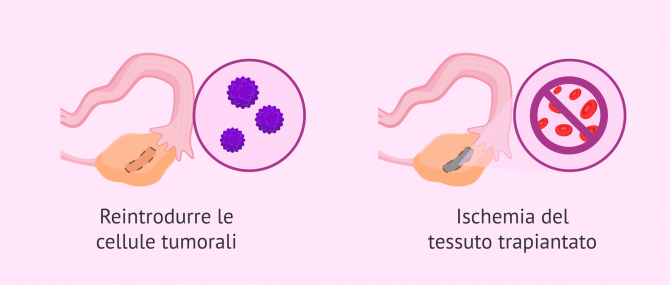
- Uno dei principali svantaggi di questa tecnica è la paura di reintrodurre le cellule tumorali nel corpo del paziente attraverso il trapianto di tessuti. Questo è il caso di alcuni tipi di cancro, come alcune leucemie, dove l'innesto ovarico ha reintrodotto le cellule tumorali nella paziente. Ecco perché diverse strisce di tessuto ovarico devono essere tagliate e testate per ridurre il numero di cellule tumorali che possono essere reimpiantate. Nei casi di ragazze in età molto precoce, la conservazione del tessuto ovarico rimane la tecnica di conservazione preferita. Questo perché non è escluso che in futuro si sviluppino tecniche migliori per individuare le cellule tumorali nell'innesto da trapiantare o che le tecniche di maturazione degli ovociti in vitro progrediscano con successo.
- Un altro problema affrontato dai pazienti che si sottopongono a questa tecnica è l'ischemia del tessuto trapiantato. Ciò significa che dopo il trapianto il tessuto non si rivascolarizza correttamente e gli ovociti primordiali muoiono perché non ricevono il necessario apporto di nutrienti e sangue. A tal fine si sta studiando il trapianto dell'intera ovaia, con l'obiettivo di ridurre l'ischemia e di garantire che l'apporto di nutrienti e di sangue che arriva all'ovaia sia quello necessario.
Un'opzione ancora in fase di studio è l'estrazione dei follicoli primordiali dal tessuto ovarico e la loro maturazione in laboratorio. La maturazione in vitro (IVM) consiste nel portare gli ovociti primordiali a completa maturazione nel laboratorio di riproduzione assistita. Questa tecnica presenta una grande speranza per quei pazienti che hanno bisogno di preservare la loro fertilità fin da piccoli o che non possono ricevere la stimolazione ormonale. Nonostante questa locazione abbia richiesto più di 20 anni di sperimentazione, non sono ancora stati ottenuti risultati ottimali per poterla offrire in modo sicuro. Tuttavia, si spera che in futuro questa tecnica venga ottimizzata e possa essere una soluzione per tutte quelle pazienti oncologiche che oggi hanno il loro tessuto ovarico crioconservato.
Anche se oggi ci sono già stati casi di gravidanza e di gestazione a termine con tessuto ovarico trapiantato, questa tecnica è ancora in fase sperimentale. Va notato che il trapianto di tessuto ovarico è una tecnica con grande proiezione futura, quindi è raccomandato a tutte le pazienti con cancro pre-pubescenza, in attesa di ulteriori progressi in questo campo.
Domande più frequenti
È possibile dare agli ovuli il tempo di essere congelati prima di un trattamento antitumorale?
Il trattamento del cancro può talvolta richiedere la rimozione delle ovaie o la chemioterapia o la radioterapia. Questo si traduce spesso in una perdita di fertilità. Tuttavia, in molte situazioni, con una corretta pianificazione sarà possibile preservare la fertilità di queste pazienti in modo che possano diventare madri in futuro. La cosa più importante in questo senso è consultare uno specialista della fertilità non appena viene diagnosticata la patologia maligna.
Continua a leggere
In che modo trattamenti come la chemioterapia o le radiazioni influiscono sulla fertilità di una persona?
È noto da anni che i trattamenti oncologici danneggiano la linea germinale maschile e femminile. Fino a poco tempo fa, la priorità di fronte al cancro era la guarigione. A causa dei grandi progressi compiuti nel trattamento del cancro e degli alti tassi di sopravvivenza ottenuti oggi in alcuni tipi di tumori, si comincia a riconoscere l'importanza di controllare gli effetti collaterali di questi trattamenti. Uno di questi è l'infertilità, e anche se gli uomini sono stati in grado di conservare lo sperma dell'eiaculato per anni, oggi le donne possono anche congelare gli ovuli e il tessuto ovarico.
In quali donne è indicata la conservazione del tessuto ovarico?
Il congelamento del tessuto ovarico fa parte delle tecniche di conservazione della fertilità attualmente disponibili per quelle donne che, di fronte a trattamenti oncologici o chirurgici, possono mettere a rischio la loro capacità riproduttiva.
La procedura consiste nell'estrazione chirurgica dello strato più superficiale di una delle ovaie e nella conservazione in azoto liquido con mezzi di protezione cellulare. Una volta terminato il processo oncologico o chirurgico, quel frammento di ovaia sarà rimesso nel luogo da cui è stato estratto.
Attualmente, la velocità di programmazione dei cicli di stimolazione ovarica per ottenere ovociti per la crioconservazione significa che la conservazione del tessuto ovarico è relegata a quei casi in cui il trattamento oncologico/chirurgico deve essere applicato immediatamente, quando le pazienti sono ragazze che non hanno ancora avuto le prime mestruazioni o in quelle pazienti con patologie in cui la stimolazione ovarica per ottenere ovociti è controindicata.
Comunità e Supporto
In inviTRA lavoriamo per rendere l'informazione mensile e rigorosa accessibile a tutti. Se questo articolo ti ha aiutato, considera di sostenerci affinché possiamo continuare ad accompagnare più persone nel loro cammino verso la genitorialità.
Bibliografia
Remohí J, Bellver J, Ferrando M, Requena A, Pellicer A. Manual práctico de Esterilidad y Reproducción Humana: Aspectos clínicos. 5ª edición. 2018, Editorial Médica Panamericana, S.A.
Peña P. Atención Integral de la Infertilidad: Endocrinología, cirugía y reproducción asistida. 4ª edición. 2020, Editorial Médica Panamericana, S.A.
Anderson RA, Wallace WHB, Telfer EE. Ovarian tissue cryopreservation for fertility preservation: clinical and research perspectives. Hum Reprod Open. 2017; 2017(1): hox001.
GrisJM y Callejo J. Preservación dela fertilidad: estrategias en pacientes sometidas a tratamientos citotóxicos antes de recurrir a la donación de ovocitos. En: Donación de Ovocitos. Nadal J. Ed: Momento Médico Iberoamericana 2010.
GrisJM y Callejo J. Preservación dela fertilidad: estrategias en pacientes sometidas a tratamientos citotóxicos antes de recurrir a la donación de ovocitos. En: Donación de Ovocitos. Nadal J. Ed: Momento Médico Iberoamericana 2010.
Oktay K, Harvey BE, Partridge AH, Quinn GP, Reinecke J, Taylor HS, Wallace WH, Wang ET and Loren AW. Fertility Preservation in Patients with Cancer. DOI: 10.1200/JCO.2018.78.1914
American Society of Clinical Oncology. ASCO Recommendations on Fertility Preservation in Cancer Patients: Guideline Summary. J Oncol Pract. 2006;2(3):143-146.
Metzger ML, Meacham LR, Patterson B, et al. Female reproductive health after childhood, adolescent, and young adult cancers: Guidelines for the assessment and management of female reproductive complications. J Clin Oncol. 2013;31(9):1239-1247.
Nieman CL, Kazer R, Brannigan RE, et al. Cancer Survivors and Infertility: A Review of a New Problem and Novel Answers. J Support Oncol. 2006;4:171-178.
Domande più frequenti: 'È possibile dare agli ovuli il tempo di essere congelati prima di un trattamento antitumorale?', 'In che modo trattamenti come la chemioterapia o le radiazioni influiscono sulla fertilità di una persona?' e 'In quali donne è indicata la conservazione del tessuto ovarico?'.








Non avevo idea si potesse fare! Ormai esistono tantissime soluzioni per l’infertilità, non si finisce mai di progredire! 😀