La teratozoospermia è un disturbo dello sperma basato sulla scarsa morfologia degli spermatozoi nel seme di un uomo. Questo causa l'infertilità maschile rendendo difficile ottenere una gravidanza naturale.
Gli spermatozoi possono soffrire di malformazioni alla testa, al collo o alla coda, forse a causa di un fallimento durante il loro processo di formazione (spermatogenesi).
Di seguito trovate un indice con i 8 punti che tratteremo in questo articolo.
- 1.
- 2.
- 2.1.
- 2.2.
- 2.3.
- 3.
- 4.
- 4.1.
- 4.2.
- 4.3.
- 4.4.
- 4.5.
- 4.6.
- 4.7.
- 5.
- 6.
- 7.
- 8.
Spermatozoi anormali
L'Organizzazione Mondiale della Sanità (OMS) afferma che uno spermatozoo con morfologia perfetta deve avere le seguenti caratteristiche:
- Testa ovale e regione acrosomica ben definita nella parte apicale (superiore). Se i vacuoli sono presenti, non possono occupare più del 20% della superficie della testa.
- Il collo deve essere attaccato alla testa assialmente (di fronte all'acrosoma) e la sua lunghezza deve essere 1,5 volte quella della testa.
- La coda dovrebbe essere lunga circa 45-50 micron e più sottile del resto dello sperma.
- La lunghezza totale degli spermatozoi dovrebbe essere di circa 50-60 micron in totale.
Gli spermatozoi che non rientrano in questi parametri sono considerati amorfi o anormali.
Tipi di deformazione dello sperma.
Ora che sappiamo com'è uno spermatozoo normale, con una buona morfologia, andiamo a dettagliare tutti i tipi di malformazioni che possono apparire in ciascuna delle sue parti.
Deformità della testa
Le principali forme amorfe che si possono trovare in relazione alla testa dello spermatozoo sono le seguenti: testa grande, testa piccola, testa circondata, testa piriforme, testa vacuolata (più del 20% del volume occupato da vacuoli), testa con piccola area acromosomica (acrosoma inferiore al 40% della testa) e teste doppie.
L'acrosoma è il termine usato per indicare i primi due terzi della testa dello spermatozoo. Questa zona contiene gli enzimi necessari per rompere lo strato pellucido dell'uovo e permettere la penetrazione per la fecondazione.
Occasionalmente, gli spermatozoi hanno un fallimento nello sviluppo dell'acrosoma che strutturalmente risulta nel difetto di una testa piccola e rotonda, una condizione nota come ballozoospermia globozoospermia.
Un'altra alterazione è causata da fallimenti di adesione tra l'acrosoma e il nucleo cellulare con conseguente separazione della testa e della coda. Come risultato, le teste vengono assorbite e solo le code rimangono nel seme, con il risultato del difetto noto come pinhead.
Deformità del collo
Alterazioni della parte centrale dello sperma che sono considerate anormali sono: collo piegato (collo e coda che formano un angolo maggiore di 90° rispetto all'asse longitudinale della testa), inserimento asimmetrico del collo nella testa, collo spesso, collo irregolare o molto sottile.
D'altra parte, anche l'assenza di mitocondri all'interno della parte centrale è considerata un'anomalia del collo, poiché i mitocondri sono responsabili della creazione dell'energia necessaria al movimento dello sperma.
Deformità della coda
La coda dello spermatozoo può avere diversi difetti che influenzano principalmente il suo movimento. Questi includono la coda corta, la coda doppia o multipla, la coda biforcuta, la coda rotta, la coda piegata (angolo maggiore di 90°), la coda arricciata e la coda di spessore irregolare.
La maggior parte di queste anomalie non impedirebbe allo spermatozoo di essere in grado di fecondare l'uovo e produrre un embrione vitale. Tuttavia, causerebbero un problema di infertilità noto come astenospermia astenoterozoospermiaperché questi spermatozoi non si muovono bene.
Numero di alterazioni
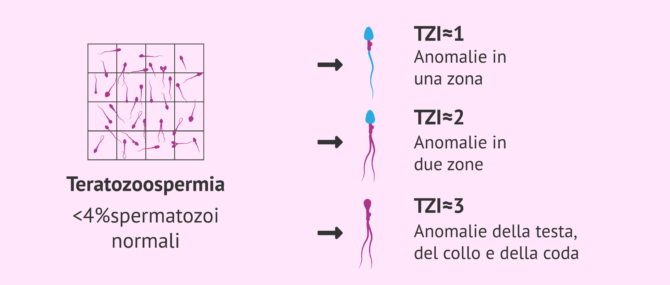
Una volta che la teratozoospermia è stata diagnosticata in un maschio con il test del seminogramma, si registrano anche le percentuali di anomalie trovate in ogni area utilizzando una colorazione per visualizzare gli spermatozoi al microscopio.
Dopo tutte queste analisi, che sono abbastanza costose, è possibile calcolare un parametro molto importante per valutare la fertilità maschile: l'indice di teratozoospermia (TZI).
Questo valore indica il grado in cui la teratozoospermia colpisce gli spermatozoi, poiché ci informa del numero di anomalie morfologiche presenti in ogni spermatozoo. Per esempio, gli spermatozoi con due difetti di morfologia (testa e coda) avranno un grado di teratospermia maggiore rispetto agli spermatozoi con un solo difetto (testa).
Per calcolare l'indice di teratozoospermia, è necessario utilizzare la seguente formula: TZI = ( c + p + q ) / x, dove ogni variabile è equivalente a:
- c = alterazioni della testa
- p = disturbi del collo
- q = disturbi di coda
- x = numero totale di spermatozoi anormali
La gamma TZI è compresa tra 1 e 3. Quando il suo valore è più vicino a 1, questo indica che la maggior parte degli spermatozoi avrà anomalie solo in una delle zone. Al contrario, più alto è il TZI, maggiore è il numero di aree affette da teratozoospermia. Quando il TZI è uguale a 3, gli spermatozoi hanno difetti nella testa, nel collo e nella coda, il che rende il problema dell'infertilità più grave.
Domande più frequenti
Perché gli spermatozoi con una cervice deformata non possono fecondare?
Il collo fa parte della zona intermedia dello sperma, situata tra la testa e la coda, e misura circa 2µm. Contiene una struttura cruciale: i centrioli.
Difetti nel collo dello spermatozoo portano a una fecondazione compromessa, influenzano lo sviluppo precoce dell'embrione e possono essere associati ad aborti precoci. Questo perché i centrioli sono interrotti e quindi il fuso mitotico non può formarsi correttamente.
Continua a leggere
Cosa significa morfologia anormale dello sperma?
Uno dei parametri analizzati nello studio del seme è la morfologia degli spermatozoi, cioè la dimensione e la forma.
Gli spermatozoi normali hanno una testa ovale e una lunga coda. Al contrario, gli spermatozoi anormali hanno difetti nella testa o nella coda, come una testa grande o deformata o una coda piegata o contorta. Queste anomalie possono influenzare la capacità dello sperma di raggiungere e fecondare l'uovo.
Tuttavia, avere un'alta percentuale di sperma anormale non è raro. Infatti, solo il 4-10% di un campione è costituito da sperma normale. La morfologia non è un predittore molto affidabile per ottenere una gravidanza, è solo un altro parametro che deve essere preso in considerazione nel contesto clinico di ogni coppia.
Quali sono i tipi più comuni di deformità negli spermatozoi?
Gli spermatozoi possono presentare anomalie o difetti nella loro morfologia. Di seguito, ne vengono elencati alcuni:
- Difetti nella testa
- molto piccola, molto grande, due teste, a forma di palloncino, con grandi vacuoli...
- Difetti nel pezzo intermedio
- molto sottile, molto spesso, molto corto, molto lungo, spostato di lato, senza collo...
- Difetti nella coda
- molto corta, molto lunga, due code, arrotolata, spezzata...
Inoltre, uno stesso spermatozoo può presentare forme anomale in più di una delle sue parti. In ogni caso, con la presenza di una sola alterazione della morfologia, lo spermatozoo viene già considerato anormale.
Gli spermatozoi anormali possono fecondare?
Gli spermatozoi amorfi avranno più difficoltà a fecondare per una serie di ragioni:
- Gravi difetti della testa e del collo che non permettono agli spermatozoi di penetrare nell'uovo porteranno al fallimento della fecondazione.
- Anomalie del collo e della coda ostacolano il progresso degli spermatozoi, che non riescono a raggiungere l'uovo per fecondarlo.
- Gli spermatozoi con varie deformazioni nella loro struttura possono anche avere alterazioni cromosomiche.
Gli spermatozoi anormali a due teste sono vitali?
No. Questi spermatozoi non saranno mai in grado di fecondare embrioni sani e devono sempre essere scartati in un processo di fecondazione in vitro. Avendo due teste, anche il loro carico genetico sarà raddoppiato e il risultato di un'eventuale fecondazione saranno embrioni triploidi, che smetteranno di svilupparsi dopo pochi giorni.
Cos'è la globozoospermia?
Gli spermatozoi globoospermici hanno una forma a palloncino, da cui il nome. Questi spermatozoi non hanno l'acrosoma, un piccolo serbatoio all'estremità della testa che contiene una sostanza capace di degradare il guscio dell'uovo e permettere allo spermatozoo di penetrare nell'uovo.
Per questo motivo, lo sperma a forma di palloncino non sarà in grado di fecondare l'uovo in modo naturale, né con tecniche come l'inseminazione artificiale o la FIVET convenzionale. Solo con la FIV-ICSI, in cui l'embriologo introduce direttamente gli spermatozoi nell'uovo con una microiniezione, sarà possibile la fecondazione.
Anche così, è improbabile ottenere una gravidanza vitale con la globozoospermia, poiché questi spermatozoi, oltre a non avere un acrosoma, possono avere un carico genetico alterato.
Che aspetto ha lo sperma di una testa di spillo?
La malformazione Pinhead negli spermatozoi è una malformazione in cui la testa è praticamente indistinguibile dalla parte centrale.
Questa anomalia dello sperma è molto grave, poiché l'assenza di una testa ben differenziata significa che lo sperma non ha contenuto genetico al suo interno e quindi non può fecondare l'ovulo e formare un embrione in nessun caso.
Lettura consigliata
Abbiamo discusso la diagnosi di teratozoospermia e i cambiamenti nella morfologia. Se siete interessati a ulteriori informazioni, vi consigliamo il seguente post: Come si può diagnosticare la teratozoospermia?
I trattamenti per la teratozoospermia non sono sempre efficaci ed è molto probabile che sia necessaria la riproduzione assistita per avere figli. Per maggiori informazioni su questo, raccomandiamo il seguente articolo: Gravidanza con teratozoospermia.
Comunità e Supporto
In inviTRA lavoriamo per rendere l'informazione mensile e rigorosa accessibile a tutti. Se questo articolo ti ha aiutato, considera di sostenerci affinché possiamo continuare ad accompagnare più persone nel loro cammino verso la genitorialità.
Bibliografia
Auger J, Jouannet P, Eustache F. Another look at human sperm morphology. Hum Reprod. 2016;31(1):10-23 (ver)
Fujihara Y, Oji A, Larasati T, Kojima-Kita K, Ikawa M. Human Globozoospermia-Related Gene Spata16 Is Required for Sperm Formation Revealed by CRISPR/Cas9-Mediated Mouse Models. Int J Mol Sci. 2017;18(10) (ver)
Gianmartin Cito, Rita Picone, Rossella Fucci, Claudia Giachini, Elisabetta Micelli, Andrea Cocci, Patrizia Falcone, Andrea Minervini, Marco Carini, Alessandro Natali, Maria E Coccia. Sperm morphology: What implications on the assisted reproductive outcomes? Andrology. 2020 Nov;8(6):1867-1874. doi: 10.1111/andr.12883.
Han F, Liu C, Zhang L, Chen M, Zhou Y, Qin Y, Wang Y, Chen M, Duo S, Cui X, Bao S, Gao F. Globozoospermia and lack of acrosome formation in GM130-deficient mice. Cell Death Dis. 2017;8(1):e2532 (ver)
Julie Beurois, Caroline Cazin, Zine-Eddine Kherraf, Guillaume Martinez, Tristan Celse, Aminata Touré, Christophe Arnoult, Pierre F Ray, Charles Coutton. Genetics of teratozoospermia: Back to the head. Best Pract Res Clin Endocrinol Metab. 2020 Dec;34(6):101473. (ver)
Sha YW, Ding L, Wu JX, Lin SB, Wang X, Ji ZY, Li P. Headless spermatozoa in infertile men. Andrologia. 2017;49(8).
World Health Organization (WHO) (2010). WHO laboratory Manual for the examination of human semen and sperm-cervical mucus interaction. Cambridge Academic Press.
Domande più frequenti: 'Perché gli spermatozoi con una cervice deformata non possono fecondare?', 'Cosa significa morfologia anormale dello sperma?', 'Quali sono i tipi più comuni di deformità negli spermatozoi?', 'Gli spermatozoi anormali possono fecondare?', 'Gli spermatozoi anormali a due teste sono vitali?', 'Cos'è la globozoospermia?' e 'Che aspetto ha lo sperma di una testa di spillo?'.
Autori e collaboratori