La sindrome dell'ovaio policistico (PCOS), nota anche come sindrome di Stein-Leventhal, è un disturbo endocrino molto comune che può avere conseguenze sulla fertilità delle donne.
I suoi sintomi sono variegati e possono anche non arrivare ad una diagnosi fino a quando non vengono rilevati problemi nel raggiungimento della gravidanza ed è necessario un trattamento di riproduzione assistita.
Di seguito trovate un indice con i 8 punti che tratteremo in questo articolo.
- 1.
- 2.
- 3.
- 4.
- 5.
- 5.1.
- 5.2.
- 5.3.
- 5.4.
- 5.5.
- 6.
- 7.
- 8.
Che cos'è la SOP?
La sindrome dell'ovaio policistico è la patologia endocrina più frequente nelle donne in età fertile: colpisce circa il 4-8% di esse. In generale, SOP è associato a:
- Anovulazione (assenza di ovulazione) e quindi sterilità Infatti, è la causa più comune di infertilità anovulatoria.
- Obesità.
- Iperandrogenismo (eccesso di ormoni maschili).
- Resistenza all'insulina.
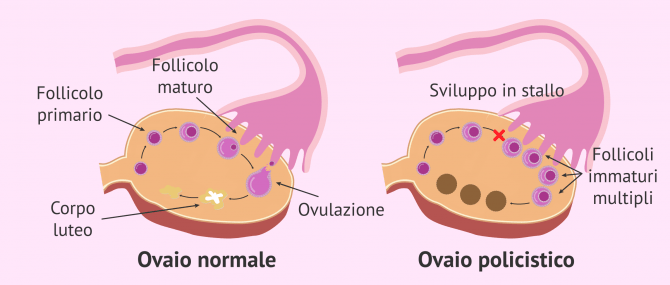
Con la sindrome dell'ovaio policistico, vengono prodotti più androgeni del solito e il ciclo mestruale non è adeguatamente regolato. Nell'ovaia, i follicoli non rilasciano gli ovuli perché le ovuli non maturano e si formano cisti. A causa di questa mancanza di maturazione e di rilascio dell'ovulo, le donne con la sindrome dell'ovaio policistico hanno una ridotta fertilità.
Questa sindrome è un problema di origine metabolica che non deve essere confuso con le ovaie policistiche, che è solo una caratteristica ecografica che può o meno essere presente nelle pazienti con PCOS e non deve essere accompagnata da sterilità.
Il 16-25% delle donne in età riproduttiva ha ovaie policistiche e non tutte hanno una diagnosi di PCOS. Quindi, avere le ovaie policistiche non significa necessariamente avere la sindrome.
Le cause di questa sindrome non sono del tutto determinate, anche se sembra che ci sia una predisposizione genetica e che siano coinvolti diversi geni. È ampiamente accettato che la PCOS è una malattia multifattoriale, vale a dire che sono coinvolti sia fattori genetici che ambientali.
Diagnosi
Da quando la PCOS è stata descritta per la prima volta, i criteri diagnostici per questa sindrome sono cambiati, poiché si è appreso di più sulla sua fisiopatologia.
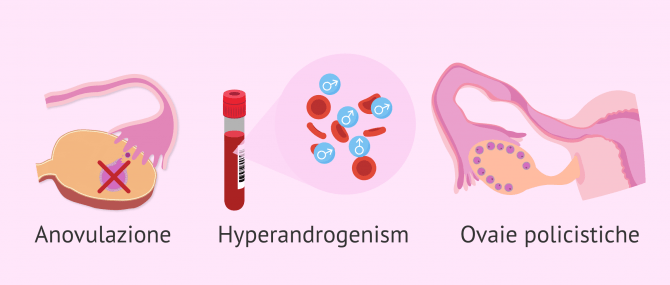
Attualmente, i criteri di Rotterdam sono più comunemente usati per la diagnosi di PCOS. Queste determinano che, per definire un PCOS, il paziente deve presentare almeno due dei seguenti segni, avendo escluso altre patologie:
- Oligoovulazione/anovulazione (ovulazione meno frequente o assente).
- Segni clinici o biochimici di iperandrogenismo.
- Ovaie policistiche ad ultrasuoni: presenza di 12 o più follicoli da 2 a 9 mm in una corona irradiata (sotto forma di un filo di perle) in ogni ovaio o volume ovarico ingrandito (più di 10 ml). È sufficiente che queste caratteristiche si verifichino in una delle ovaie.
Sintomi
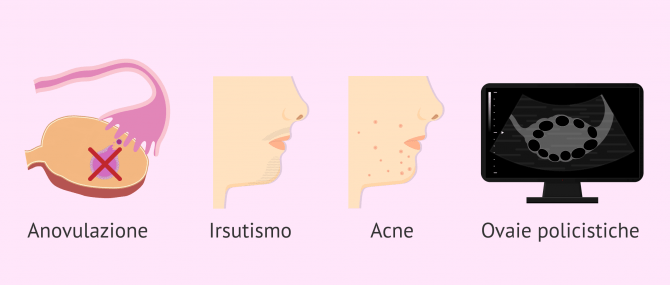
Le manifestazioni cliniche più comuni che le donne affette da sindrome dell'ovaio policistico sono le seguenti:
- Irregolarità mestruali: oligomenorrea (meno di 9 periodi all'anno) o amenorrea (nessuna mestruazione).
- Sterilità anovulatoria.
- Irsutismo: eccesso di capelli.
- Alopecia o perdita di capelli.
- Acne.
- Cambiamenti ormonali: alto testosterone, alto ormone LH, alto rapporto LH/FSH, δ4-androstenodione (androgeno) alto, ecc.
- Alto ormone antimullerico (AMH).
- Resistenza all'insulina.
- Ovaie policistiche.
- Ipoplasia del seno e dell'utero.
- Obesità.
- Acanthosis nigricans: pelle scura e ispessita nel collo o nelle ascelle.
I segni e i sintomi della PCOS sono spesso aggravati nelle donne con un indice di massa corporea (IMC) superiore al normale.
Trattamento
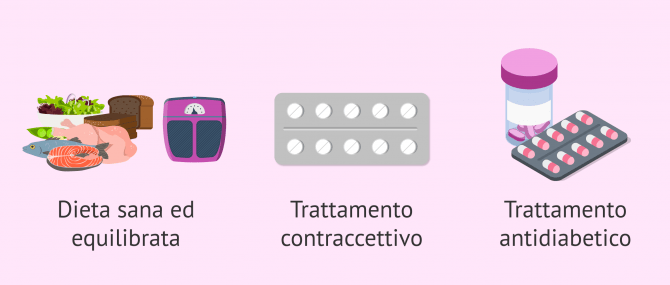
Se siete predisposti alla sindrome dell'ovaio policistico, è importante modificare il vostro stile di vita, seguire una dieta equilibrata, non superare l'indice di massa corporea di 25 e curarvi con contraccettivi e antidiabetici. Si consiglia inoltre di evitare il sedentarismo, non solo l'obesità.
La metformina, un antidiabetico, è stata ampiamente utilizzata per desensibilizzare le ovaie all'eccesso di insulina al fine di promuovere la maturazione follicolare.
Nel caso in cui si desideri diventare madri, il primo approccio per i pazienti obesi sarà la modificazione dello stile di vita. Se questo non è sufficiente o se non è necessario perdere peso, si cercherà di indurre l'ovulazione con farmaci come l'Omifin.
I pazienti in cui queste strategie non sono efficaci dovranno sottoporsi a tecniche di riproduzione assistita. Può essere sufficiente eseguire l'inseminazione artificiale e non richiedere la fecondazione in vitro (FIVET) per ottenere una gravidanza.
Domande più frequenti
Quali sono le probabilità di successo con l'inseminazione artificiale se ho la sindrome dell'ovaio policistico?
Il tasso di successo delle inseminazioni dipende dal tipo di inseminazione (coniugale o con sperma della banca), dall'età della donna e dalla patologia che ha. Le cifre possono variare dal 14% al 20% per ciclo.
Esiste una cura per la sindrome dell'ovaio policistico?
Il fatto che ci siano fattori genetici implicati rende difficile la scomparsa di questa alterazione. Tuttavia, si può cercare di evitare la sua comparsa o di ridurre i suoi sintomi seguendo uno stile di vita sano e controllando la propria dieta.
La metformina aiuta le pazienti con la sindrome dell'ovaio policistico a rimanere incinte?
La metformina aiuta a ripristinare i cicli ovulatori e a raggiungere la regolarità mestruale nelle pazienti obese con insulino-resistenza. Tuttavia, se viene somministrato solo questo farmaco, non sembra aumentare il tasso di gravidanza clinica. Sembra avere benefici nel raggiungimento della gravidanza solo in alcuni pazienti a cui viene somministrato anche il clomifene cictato, come l'Omifin.
Quale trattamento della fertilità è più adatto per ottenere una gravidanza con PCOS?
Il trattamento dipenderà dall'analisi ormonale e dall'esame ginecologico. In primo luogo, si può tentare un cambiamento di stile di vita per vedere se si riesce a regolare il ciclo mestruale. Se c'è ancora l'anovulazione, il trattamento appropriato consiste in farmaci che sono induttori di ovulazione. Infine, è possibile ricorrere, se necessario, a tecniche di riproduzione assistita come l'IA o la FIV.
Continua a leggere
La sindrome dell'ovaio policistico è ereditaria?
No. La sindrome dell'ovaio policistico (PCOS) è un disturbo endocrino di causa sconosciuta. È vero che esiste una predisposizione genetica e che sono coinvolti diversi geni,
Tuttavia, secondo gli ultimi studi, la SOP ha un'origine multifattoriale in cui sono coinvolti sia fattori genetici che ambientali.
Comunità e Supporto
In inviTRA lavoriamo per rendere l'informazione mensile e rigorosa accessibile a tutti. Se questo articolo ti ha aiutato, considera di sostenerci affinché possiamo continuare ad accompagnare più persone nel loro cammino verso la genitorialità.
Bibliografia
Adams Hillard PJ. Oral contraceptives and the management of hyperandrogenism - polycystic ovary syndrome in adolescents. Endocrinol Metab Clin N Am 2005; 34:677-705.
Asunción M, Calvo RM, San Millán JM, Sancho J, Ávila S, Escobar-Morreale HF. Prospective study of the prevalence of the polycystic ovary syndrome in unselected Caucasian women from Spain. J Clin Endocrinol Metab. 2000;85: 2434-8.
Bajares de Lilue M, Pizzi R, Velázquez Maldonado E. Tratamiento del síndrome de ovario poliquístico. Manejo dermatológico. Caracas: Editorial Ateproca. 2007: 67-71; 80-84.
Checa Vizcaíno, M.A., Espinós Gómez, J.J., Matorras Weining, R. (2005). Síndrome del ovario poliquístico. Buenos Aires; Madrid: Médica Panamericana. Sociedad Española de Fertilidad (SEF). ISBN 84-7903-599-4
ESHRE/ASRM Revised 2003 consensus on diagnostic criteria and long-term health risks related to polycystic ovary syndrome. Fertil Steril 2004; 81:19-25
Griesinger G. y col. (2006). GnRH-antagonists in ovarian stimulation for IVF in patients with poor response to gonadotropins, polycystic ovary syndrome, and risk of ovarian hyperstimulation: a meta-analysis. Reproductive BioMedicine Online; 13: 628-638.
Huddelston HG (2013). Biomarkers of ovarian reserve in women with polycystic ovary syndrome. Semin Reprod Med.
Moll E, van der Veen F, van Welly M. The role of metformin in polycystic ovary syndrome: a systematic review. Hum Reprod Update 2007; 13(6):527-37.
P. Teresa Sir, R. Jessica Preisler, N. Amiram Magendzo. Síndrome de ovario poliquístico. diagnóstico y manejo. Vol 4 (5). 818-826 . Elsevier. DOI: 10.1016/S0716-8640(13)70229-3.
Thessaloniki ESHRE/ASRM-Sponsored PCOS Consensus Workshop Group. Consensus on infertility treatment related to polycystic ovary syndrome. Hum Reprod 2008; 23(3):462-77
Zawadski JK, Dunaif A. Diagnostic criteria for polycystic ovary syndrome: towards a rational approach. En: Dunaif A, Givens JR, Haseltine FP, Merriam GR (eds.). Polycystic ovary syndrome. Boston: Blackwell Scientific Publications. 1992:377-384.
Domande più frequenti: 'Quali sono le probabilità di successo con l'inseminazione artificiale se ho la sindrome dell'ovaio policistico?', 'Esiste una cura per la sindrome dell'ovaio policistico?', 'La metformina aiuta le pazienti con la sindrome dell'ovaio policistico a rimanere incinte?', 'Quale trattamento della fertilità è più adatto per ottenere una gravidanza con PCOS?' e 'La sindrome dell'ovaio policistico è ereditaria?'.
Autori e collaboratori