Quando una coppia non ottiene una gravidanza dopo un anno di sesso non protetto, sarà necessario un trattamento di fertilità per avere un bambino.
Le tecniche di riproduzione assistita umana utilizzate in questi trattamenti sono varie e possono essere classificate in due gruppi:
- Tecniche a bassa complessità
- rapporti sessuali programmati, formazione dello sperma, inseminazione artificiale, congelamento dello sperma, ecc.
- Tecniche a bassa complessità
- fecondazione in vitro, iniezione intracitoplasmatica di spermatozoi, diagnosi genetica preimpianto, vitrificazione, ecc.
Inoltre, ognuna di queste tecniche è composta da protocolli e metodi che possono avere diversi gradi di difficoltà.
Di seguito trovate un indice con i 7 punti che tratteremo in questo articolo.
- 1.
- 2.
- 2.1.
- 2.2.
- 3.
- 3.1.
- 3.2.
- 3.3.
- 3.4.
- 4.
- 4.1.
- 4.2.
- 4.3.
- 4.4.
- 5.
- 6.
- 7.
La scelta della tecnica giusta
Gli esperti decidono quale tipo di tecnica è più appropriata per ogni paziente in base a diversi fattori, come il grado di infertilità o l'età.
È anche importante valutare la somma del potenziale riproduttivo di entrambi i membri della coppia: l'uomo e la donna.
Inoltre, in un trattamento di sterilità possono essere necessarie diverse tecniche combinate. Ad esempio, una fecondazione in vitro con diagnosi genetica preimpianto e/o vitrificazione dell'embrione.
Tecniche a bassa complessità
In una clinica di riproduzione assistita, i trattamenti di fertilità con tecniche a bassa complessità sono definiti come quelli che non comportano alcun rischio o grande disagio per i pazienti.
Anche i metodi senza grandi difficoltà tecniche per gli specialisti medici o il personale di laboratorio sono considerati metodi a bassa complessità.
Ci sono molte tecniche che soddisfano questi requisiti nella riproduzione assistita. Tuttavia, ci occuperemo dei più rilevanti qui di seguito.
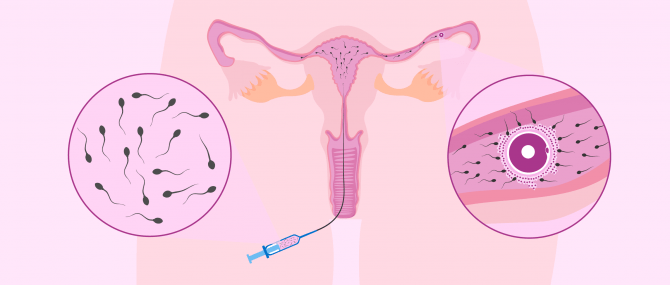
Inseminazione artificiale (IA)
L'IA è una tecnica molto semplice per ottenere una gravidanza e la prima scelta se si rispettano l'età minima e la qualità seminale.
L'IA è la deposizione di spermatozoi innaturali nel sistema riproduttivo di una donna, in particolare nell'utero.
Durante l'intervento, il ciclo ovarico della donna viene stimolato e l'ovulazione viene controllata.
Il sito stimolazione ovaricaè fatto somministrando basse dosi di ormoni coinvolti nel ciclo mestruale con iniezioni dai primi giorni delle mestruazioni. Questo è monitorato da periodici ultrasuoni transvaginali.
Quando le dimensioni dei follicoli e lo spessore dell'endometrio sono adeguati, l'inseminazione è programmata con lo sperma del partner o di un donatore anonimo.
Tra 34 e 36 ore prima dell'inseminazione, l'ovulazione deve essere indotta con un'iniezione di ormone hCG. Con questo, il follicolo dell'ovaio si rompe e l'ovulo esce nelle provette dove sarà fecondato da uno spermatozoo.
Il campione seminale per l'inseminazione viene raccolto per masturbazione e addestrato in laboratorio. Questo processo consiste nel preparare un mezzo arricchito con gli spermatozoi della migliore qualità, che sarà introdotto nella donna con una cannula di inseminazione.
Se viene utilizzato lo sperma del donatore, sarà congelato. Pertanto, è necessario eseguire un disgelo dello sperma prima dell'IA.
La tecnica dell'IA non richiede alcun tipo di anestesia in quanto è indolore.
Circa due settimane dopo, la donna farà un test di gravidanza per vedere se il processo è stato completato con successo.
Conservazione della fertilità
La conservazione della fertilità è una tecnica che consiste nel congelamento di ovuli e/o sperma. In questo modo, le cellule possono essere mantenute indisturbate per un tempo indefinito fino a quando non si desidera avere figli.
È una tecnica indicata nelle pazienti oncologiche, nelle donne che desiderano ritardare l'età della maternità o che soffrono di endometriosi.
Congelamento dello sperma
Il congelamento dello sperma è una tecnica semplice e veloce che presenta anche molti vantaggi. Ad esempio, permette di preservare la fertilità nei pazienti affetti da cancro che si sottoporranno alla chemioterapia.
Ha anche permesso lo sviluppo della donazione di sperma, poiché i campioni di sperma dei donatori devono essere congelati per almeno 6 mesi per confermare che sono esenti da HIV.
In particolare, la crioconservazione dello sperma viene effettuata mediante un lento processo di congelamento. Ciò richiede la miscelazione del campione di sperma con crioprotettori per evitare danni allo sperma. La temperatura del campione viene poi gradualmente abbassata a seconda del tipo di tecnica (vapori, ghiaccio secco, ecc.) e infine introdotta nell'azoto liquido a -196°C.
Vitrificazione delle uova
La conservazione della fertilità nelle donne si realizza attraverso la vetrificazione degli ovuli, cioè il congelamento ultraveloce degli ovuli da 15ºC a -196ºC. In questo modo, le uova vengono mantenute senza subire alterazioni fisiche o funzionali per un periodo di tempo illimitato. La sopravvivenza dell'uovo è elevata e la maternità ritardata è consentita con elevate possibilità di successo.
Questa tecnica consiste nella somministrazione di farmaci ormonali in modo controllato alla donna per far maturare diversi ovuli. Successivamente si esegue la puntura follicolare per ottenere gli ovuli che saranno vetrificati e conservati in una banca.
Va tenuto presente che l'età è un fattore molto importante per preservare la fertilità. Come ci dice il dottor Sergio Rogel:
L'età migliore per congelare le uova è la più giovane possibile. Ovviamente, le donne devono avere più di 18 anni e più giovani sono, meglio è. Potremmo definire l'età migliore per congelare le uova tra i 20 e i 30 anni.
Tecniche altamente complesse
Tecniche altamente complesse vengono eseguite con strumenti ad alta tecnologia e da personale più specializzato. Normalmente si fanno nel laboratorio di embriologia e nella sala operatoria, che devono soddisfare le condizioni di massima sterilità.
Si tratta di trattamenti più costosi con rischi più elevati. Tuttavia, offrono tassi di successo più elevati rispetto alle tecniche a bassa complessità.
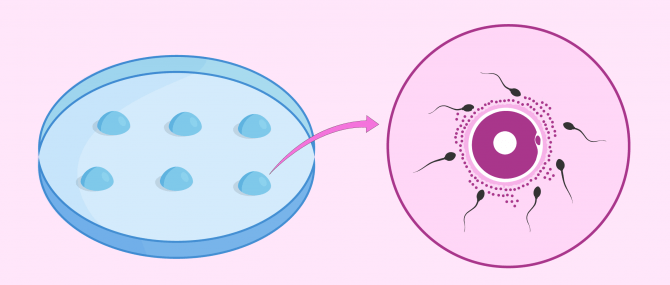
Fecondazione in vitro (FIVET)
La FIVET è una tecnica che consiste nell'estrazione degli ovuli della donna pungendo i follicoli ovarici e fecondandoli con lo sperma maschile in laboratorio. Gli embrioni ottenuti vengono poi trasferiti nell'utero della madre per ottenere una gravidanza.
Questa procedura è composta da diverse parti, che sono dettagliate qui di seguito:
- Stimolazione ovarica controllata
- i farmaci ormonali vengono somministrati per controllare il ciclo mestruale e ottenere un numero adeguato di follicoli per consentire la maturazione di diversi ovuli.
- Puntura follicolare
- a seconda della dimensione dei follicoli e del valore dell'estradiolo nel sangue, l'ormone hCG viene iniettato per innescare l'ovulazione e la puntura è programmata circa 34-36 ore dopo. Questo viene fatto sotto leggera sedazione o anestesia locale.
- FIVET
- in laboratorio l'ovulo e lo sperma vengono incubati insieme per circa 19 ore. Dopo questo tempo si osserva se la fecondazione è stata ottenuta con la comparsa di due pronuclei.
- Cultura dell'embrione
- gli embrioni ottenuti vengono mantenuti in coltura e il loro sviluppo viene osservato attraverso divisioni cellulari. Durante 5 giorni, gli embrioni passano attraverso gli stadi di zigote, 4 e 8 cellule, morula e blastocisti.
- Trasferimento di embrioni
- può essere fatto dopo 3 o 5 giorni di sviluppo.
Gli embrioni che non vengono trasferiti alla donna possono essere crioconservati attraverso un processo noto come vetrificazione. In questo modo la donna non dovrà ripetere l'intero processo di stimolazione ovarica se deve fare un secondo tentativo o vuole un altro figlio dopo qualche anno.
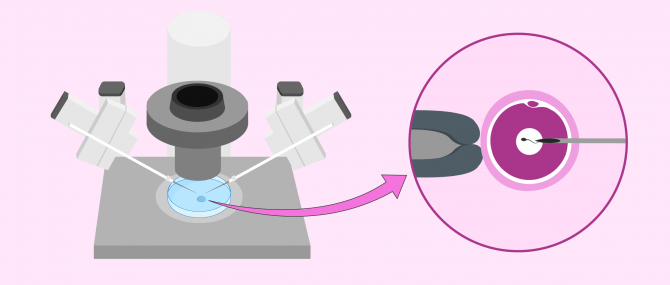
Iniezione intracitoplasmatica dello sperma (ICSI)
ICSI è una variante della FIVET con un passo più complesso nella fecondazione delle uova.
Le uova si ottengono allo stesso modo della FIVET: per puntura follicolare. La fecondazione, tuttavia, non avviene in modo naturale: al contrario, uno spermatozoo viene selezionato al microscopio e inserito nell'ovulo per mezzo di un microago. Il successivo sviluppo embrionale, la valutazione della qualità e il trasferimento degli embrioni vengono effettuati nello stesso modo della FIVET.
Il vantaggio di questa tecnica è che offre ottimi risultati nei casi di prognosi maschile sfavorevole, cioè quando gli spermatozoi maschili non sono in grado di fecondare l'ovocita da soli a causa della loro scarsa motilità o morfologia.
Il suo svantaggio è che, essendo un po' più costoso, comporta anche un costo economico più elevato.
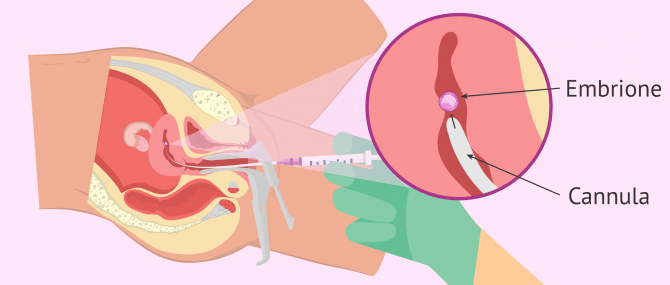
Trasferimento di embrioni
Questo è il processo finale di entrambe le tecniche di fecondazione in vitro, sia convenzionale che ICSI, con l'obiettivo di far impiantare gli embrioni trasferiti nell'utero e dare origine ad una gravidanza evolutiva.
Il trasferimento degli embrioni all'utero della madre può avvenire al terzo o al quinto giorno di sviluppo. Questo viene deciso in base al tipo di infertilità della coppia, al numero di ovuli fecondati e all'evoluzione degli embrioni nei precedenti cicli di FIVET.
La donna potrebbe aver bisogno di prescrizione di progesterone dopo la puntura follicolare. La sua funzione è quella di preparare l'endometrio per migliorare la ricettività endometriale e l'impianto dell'embrione.
Come ci dice il dottor Miguel Dolz:
Ogni paziente che si sottoporrà a una tecnica deve avere una preparazione endometriale adeguata.
Gli embrioni si sono divisi in 6-8 cellule tre giorni dopo la fecondazione e sono già preparati per il consumo di glucosio nella cavità uterina.
Al quinto giorno di sviluppo, l'embrione ha uno stadio di blastocisti e la sua qualità può essere misurata sulla base di altri parametri che prima non potevano essere presi in considerazione, come il grado di espansione e l'aspetto della massa cellulare interna.
Quando l'embrione è allo stadio di blastocisti, si possono vedere tre strutture differenziate: il trofoectoderma (cellule che daranno origine alla placenta), la massa cellulare interna (l'embrione stesso) e il blastocele o la cavità centrale riempita di liquido.
Il giorno scelto per il trasferimento dell'embrione ha alcuni vantaggi e svantaggi a seconda che sia il terzo o il quinto giorno.
Una volta deciso se uno o due embrioni verranno trasferiti, quelli di migliore qualità vengono selezionati e inseriti in un catetere molto sottile che verrà introdotto nell'utero attraverso la vagina.
Il trasferimento di embrioni è una tecnica semplice che richiede pochi minuti. È completamente indolore, non richiede alcun tipo di anestesia e il paziente se ne va dopo circa 20 minuti di riposo sulla barella.
Dal momento del trasferimento, il periodo di beta-aspetta fino a quando la donna non può fare un test di gravidanza dopo circa 15 giorni. Durante questo periodo, alla donna viene consigliato di condurre una vita normale.
Fecondazione in vitro con diagnosi genetica preimpianto (DGP)
La PGD è una tecnica complementare che può essere eseguita dopo la FIVET o ICSI. Il suo scopo è quello di rilevare l'esistenza di anomalie genetiche nell'embrione.
Per fare questo, è necessario estrarre una cellula dall'embrione quando questo ha circa 8 cellule. In questo modo, la vitalità dell'embrione non viene compromessa.
La biopsia embrionale non produce alcun danno in questa fase perché le cellule sono totipotenti, il che significa che possono dare origine a qualsiasi tipo di cellula nel corpo umano fino a formare un organismo completo.
Una volta ricevuti i risultati dell'analisi, gli embrioni geneticamente sani vengono selezionati per il trasferimento e il resto viene scartato. Normalmente il trasferimento di questi embrioni avviene il quinto giorno di sviluppo, perché dobbiamo aspettare i risultati.
Gli embrioni senza alterazioni cromosomiche che non vengono trasferiti possono essere vetrificati per un uso futuro.
La DGP è una tecnica più complessa della stessa ICSI. Per questo motivo, il prezzo del trattamento aumenta nei pazienti che scelgono di farlo.
Domande più frequenti
A cosa serve la DGP?
La Diagnosi Genetica Preimpianto è una tecnica complementare alla FIVET/ICSI con la quale possiamo rilevare l'esistenza di anomalie genetiche nell'embrione prima del suo trasferimento all'utero.
Attualmente viene eseguita eseguendo una biopsia della blastocisti trofoectoderma dopo 5-6 giorni di coltura embrionale. Nelle cellule ottenute si può studiare la presenza di anomalie cromosomiche (Screening genetico preimpianto (PGS)) o malattie genetiche come la distrofia muscolare di Duchenne.
Quale trattamento per la fertilità è giusto per avere due gemelli?
Il fatto che la probabilità di una gravidanza gemellare aumenti dopo il trattamento di fertilità è dovuto al trasferimento di due embrioni invece di uno. Questo accade con la fecondazione in vitro convenzionale o ICSI, quando si ottiene un numero maggiore di embrioni dopo la stimolazione.
Esiste un trattamento per l'infertilità con la medicina cinese?
Ci sono alcuni studi scientifici che sostengono che sia l'agopuntura che la fitoterapia sono terapie efficaci per la regolazione dei disturbi nel ciclo mestruale delle donne o nella qualità seminale degli uomini.
Qual è il trattamento adeguato per la fertilità a 40 anni?
La tecnica che offre il più alto tasso di successo è la FIVET/ICSI. La PGD è indicata nelle donne anziane, poiché è molto probabile che esistano alterazioni cromosomiche. Se non si ottiene una gravidanza con i propri ovuli, sarà necessario ricorrere all'ovodonazione.
Comunità e Supporto
In inviTRA lavoriamo per rendere l'informazione mensile e rigorosa accessibile a tutti. Se questo articolo ti ha aiutato, considera di sostenerci affinché possiamo continuare ad accompagnare più persone nel loro cammino verso la genitorialità.
Bibliografia
Edwards, RS (1995). Principles and practice of Assisted Human Reproduction. Brody SA eds. Philadelphia: W.B. Saunders Co.
Grupo de Interés de Centros de Reproducción Humana Asistida del Sistema Nacional de Salud (2002). Criterios para la utilización de los recursos del Sistema Nacional de Salud Español en técnicas de reproducción humana asistida Rev Iberoam Fertil; 19(1): 5-31.
Jones H.W. and Schrader C. (1988): In-Vitro Fertilization and Other Assisted Reproduction. Annals of The New York Academy of Sciences, Vol. 541, New York.
Ley 14/2006, de 26 de mayo, sobre técnicas de reproducción humana asistida. Jefatura del Estado «BOE» núm. 126, de 27 de mayo de 2006 Referencia: BOE-A-2006-9292
Matorras R. (2002). La reproducción asistida en el sistema sanitario público español. Rev Iberoam Fertil; 19 (2): 103-108.
Matorras R, Hernández J (eds) (2007). Estudio y tratamiento de la pareja estéril: Recomendaciones de la Sociedad Española de Fertilidad, con la colaboración de la Asociación Española para el Estudio de la Biología de la Reproducción, de la Asociación Española de Andrología y de la Sociedad Española de Contracepción. Adalia, Madrid.
National Callaborating Center for Women’s and Children’s Health. Fertility: assessment and treatment for people with fertility problems. Clinical Guideline February 2004. Recuperado el 22 de agosto de 2018 de http://www.rcog.org.uk
Pellicer A, Alberto Bethencourt JC, Barri P, Boada M, Bosch E, Hernández E, Matorras R, Navarro J, Peramo B, Remohí J, Riciarelli E, Ruiz A y Veiga A (2000). Reproducción Asistida. En: Documentos de Consenso SEGO; 9-51.
Santamaría Solís, L. (2000). Técnicas de reproducción asistida. Aspectos bioéticos. En: Cuadernos de Bioética/1ª. Asociación Española de Bioética y Ética Médica (AEBI).
Schmidt L, Münster K. Infertility, involuntary infecundity, and the seeking of medical advice in industrialized countries 1970-1992 (1995): a review of concepts, measurements and results. Hum Reprod; 10: 1407-18.
Sociedad Española de Fertilidad (SEF) (febrero de 2012). Saber más sobre fertilidad y reproducción asistida. En colaboración con el Ministerio de Sanidad, Política Social e Igualdad del Gobierno de España y el Plan de Calidad para el Sistema Nacional de Salud.
The ESHRE Capri Workshop Group. Intrauterine insemination. Human Reproduction Update, 2009; 15 (3): 265–277.64
Vayena E, Rowe PJ, Griffin PD, (eds.) (2002). Current Practices and Controversies in Assisted Reproduction. Report of a meeting on "Medical, Ethical and Social Aspects of Assisted Reproduction", World Health Organization, Geneva.
W.N. Spellacy, S.J. Miller,A. Winegar (1986). A pregnancy after 40 years of age. Obstet Gynecol, 68, pp. 452-454
Zegers-Hochschild F, Adamson GD, de Mouzon J, Ishihara O, Mansour R, Nygren K, Sullivan E, Vanderpoel S, for ICMART and WHO. Glosario de terminología en Técnicas de Reproducción Asistida (TRA). Versión revisada y preparada por el International Committee for Monitoring Assisted Reproductive Technology (ICMART) y la Organización Mundial de la Salud (OMS). Red Latinoamericana de Reproducción Asistida en 2010 Organización Mundial de la Salud 2010.
Domande più frequenti: 'A cosa serve la DGP?', 'Quale trattamento per la fertilità è giusto per avere due gemelli?', 'Esiste un trattamento per l'infertilità con la medicina cinese?' e 'Qual è il trattamento adeguato per la fertilità a 40 anni?'.