L'inseminazione artificiale (IA) è una tecnica di riproduzione assistita semplice e a basso costo con la quale gli spermatozoi vengono introdotti in modo innaturale nell'utero di una donna. L'obiettivo è quello di ottenere la fecondazione e la gravidanza. Si tratta di una procedura indolore e molto meno invasiva di altre tecniche riproduttive come la fecondazione in vitro (FIVET). A seconda dell'origine del campione di sperma utilizzato, si distinguono due tipi:
- Inseminazione artificiale omologa (IAO) o coniugale (IAC), cioè si utilizza un campione del partner. La probabilità di gravidanza in questo caso è di circa il 15-25%.
- Inseminazione artificiale eterologa o da donatore (IAD), con sperma della banca La percentuale di successo è del 20-30%.
Il prezzo di questo trattamento può variare tra le diverse cliniche e dipende dalle esigenze di ogni paziente o coppia, ma di solito varia da 600-1400€.
Di seguito trovate un indice con i 14 punti che tratteremo in questo articolo.
- 1.
- 2.
- 3.
- 4.
- 4.1.
- 4.2.
- 5.
- 6.
- 7.
- 8.
- 9.
- 10.
- 11.
- 11.1.
- 11.2.
- 11.3.
- 11.4.
- 12.
- 13.
- 14.
Cos'è l'inseminazione artificiale?
L'inseminazione artificiale consiste nel depositare un campione di sperma precedentemente trattato all'interno dell'utero.
Per fare questo, lo specialista introduce una cannula nella cavità uterina per via transvaginale e in modo guidato dagli ultrasuoni, cioè controllato dagli ultrasuoni. Viene eseguita durante il periodo ovulatorio della donna con l'obiettivo di aumentare le possibilità di successo.
La fecondazione dell'ovulo da parte degli spermatozoi avviene nelle tube di Falloppio, proprio come avviene quando la gravidanza viene raggiunta in modo naturale. Le differenze sono il modo in cui gli spermatozoi vengono introdotti nell'organo riproduttivo femminile e che i migliori spermatozoi sono stati selezionati in precedenza dal campione.
Un'altra differenza importante è che, nel processo di IA, la tempistica dell'ovulazione della donna è controllata dagli ultrasuoni per farla coincidere con l'inseminazione e aumentare così le probabilità di successo.
Inoltre, è più comune che alla paziente vengano somministrati farmaci ormonali per stimolare la crescita follicolare, il che aumenta anche il tasso di gravidanza.
Pertanto, la probabilità di gravidanza è leggermente superiore a quella derivante da rapporti sessuali, anche se dipende ancora principalmente dalla capacità di fecondazione degli spermatozoi e dalla capacità di impianto dell'embrione generato dopo la fecondazione.
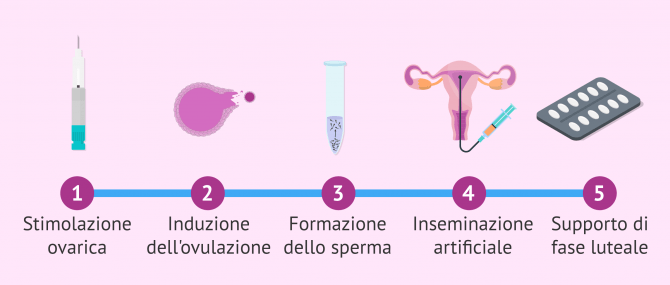
Il trattamento dell'IA passo dopo passo
Di seguito è riportato uno schema delle fasi principali del processo di inseminazione artificiale:
- Stimolazione ovarica
- basse dosi di ormoni (gonadotropine) sono somministrate per stimolare leggermente la produzione ovarica e il monitoraggio periodico è fatto per valutare lo sviluppo follicolare.
- Induzione dell'ovulazione
- quando in un controllo si osserva che uno o due follicoli hanno lo sviluppo ottimale (18 mm di diametro), si innesca l'ovulazione, generalmente con l'ormone hCG, e si programma l'inseminazione.
- Formazione dello sperma
- è il processo di preparazione del campione di sperma in modo che sia concentrato in sperma mobile e non contenga altri tipi di cellule o plasma seminale.
- Inseminazione
- al momento dell'ovulazione, un piccolo campione di sperma (normalmente 0,5 ml) viene depositato nell'utero della donna attraverso una cannula. Non è necessaria l'anestesia.
- Supporto di fase luteale
- il progesterone viene somministrato per via orale o vaginale per facilitare l'impianto dell'embrione nell'endometrio e, quindi, il raggiungimento della gravidanza.
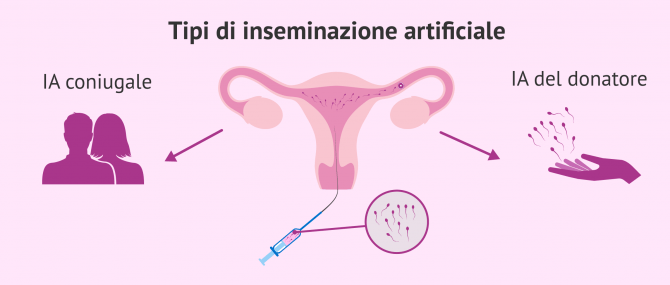
Tipi di inseminazione artificiale
A seconda dell'origine dello sperma utilizzato, si distinguono due tipi principali
- Inseminazione artificiale da parte del marito (AIH) o del partner (AI), con sperma del partner.
- Inseminazione artificiale da donatore (IAD) o eterologo.
Possiamo anche classificare l'inseminazione artificiale in base all'esatta posizione del sistema riproduttivo femminile dove vengono depositati gli spermatozoi:
- Intratubarico
- anomalie delle tube di Falloppio
- Intracervical
- sulla cervice.
- Intravaginale
- nella vagina, proprio come il sesso.
- Intrafollicolare
- all'interno del follicolo ovarico.
- Intrauterino
- nella cavità uterina.
L'inseminazione artificiale intrauterina è la più utilizzata perché offre risultati migliori. Le altre alternative sono utilizzate solo nei casi in cui l'IA intrauterina non è possibile. Pertanto, in generale, quando si parla di inseminazione artificiale ci si riferisce all'intrauterino.
Quando fare un'inseminazione artificiale?
L'inseminazione artificiale viene applicata in vari casi con l'obiettivo di ottenere una gravidanza. Nei casi in cui è possibile ottenere la gestazione sia con il trattamento di fecondazione in vitro (FIVET) che con l'inseminazione artificiale, la tecnica scelta dovrebbe essere la meno invasiva, cioè l'inseminazione artificiale.
Come vedremo di seguito, le alterazioni della fertilità che possono essere risolte con l'inseminazione artificiale saranno diverse a seconda del tipo di IA utilizzata.
Indicazioni della IAC
I seguenti problemi di fertilità possono essere risolti da una IAC:
- Sterilità femminile dovuta al fattore cervicale.
- Endometriosi lieve o moderata.
- Alterazioni del ciclo ovulatorio: nei casi di sindrome dell'ovaio policistico (PCOS), anovulazione o problemi in fase follicolare.
- Incapacità di depositare sperma nella vagina: eiaculazione retrograda, vaginismo, eiaculazione precoce, impotenza sessuale.
- Fattore maschile lieve: alterazione dei parametri seminali, anche se non dovrebbe essere molto grave, poiché è richiesto un numero minimo di spermatozoi per eseguire l'IA con probabilità di successo.
- Sterilità di origine sconosciuta: quando le analisi precedenti non mostrano alcuna patologia determinata, si raccomanda di iniziare con l'IA. Anche se una patologia non è stata diagnosticata all'inizio, ciò non significa che non esista, ma che non sia stato possibile diagnosticarla con le analisi effettuate.
- Sterilità immunitaria: incompatibilità tra il sistema riproduttivo femminile e lo sperma. Di solito è causato dalla donna che produce anticorpi che distruggono lo sperma. Questa causa non è molto comune e non si conosce ancora il meccanismo esatto con cui funziona.
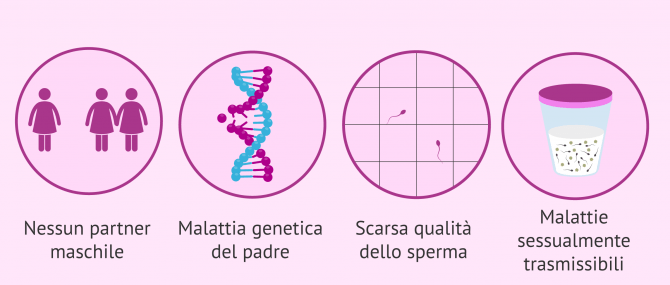
Indicazioni della IAD
Anche se di solito si cerca prima di eseguire l'inseminazione artificiale con lo sperma del futuro padre, ci sono occasioni in cui questo non è possibile ed è necessario ricorrere allo sperma del donatore:
- Assenza di un partner maschile: donne sole o coppie lesbiche
- Malattie genetiche dell'uomo la cui trasmissione alla prole non può essere impedita dalla diagnosi genetica preimpianto (DGP).
- Grave fattore maschile: nel caso in cui dopo diversi cicli di ICSI non sia stata raggiunta una gestazione e le caratteristiche della donna siano favorevoli a questa tecnica.
- Malattie sessualmente trasmissibili nel maschio: se dopo diversi lavaggi non si può garantire che non vi sia alcun virus nello sperma, cioè che vi sia il rischio di infettare il partner.
Come ci dice il dottor Antonio Forgiarini, ginecologo specializzato in riproduzione assistita:
Tecnicamente, non c'è differenza tra una IAC e una IAD. In entrambi i casi, il ciclo ovarico della paziente viene stimolato, lo sviluppo dei follicoli viene controllato e, quando i follicoli sono maturi, si innesca l'ovulazione.
La differenza fondamentale, ovviamente, è che in questo caso utilizziamo lo sperma del donatore e questo ci permette di risolvere i problemi dovuti alla mancanza di disponibilità di sperma del maschio.
Requisiti
L'inseminazione artificiale è generalmente la prima tecnica riproduttiva consigliata quando una coppia non raggiunge la gravidanza dopo 12 mesi di rapporti sessuali non riusciti. Tuttavia, per poterlo fare, sono necessarie alcune condizioni.
Se i requisiti necessari non sono soddisfatti, altre tecniche come la FIVET saranno applicate direttamente.
I requisiti per eseguirla e le condizioni minime che determinano che questa tecnica ha una possibilità di ottenere una gravidanza e, quindi, ha senso eseguirla sono i seguenti:
- Il rischio di una possibile infezione (epatite B o C, HIV, sifilide, ecc.) deve essere escluso per garantire che non vi sia alcun rischio di trasmissione al partner o al futuro bambino.
- Controllare la permeabilità tubarica della donna. Utilizzando varie tecniche, come l'isterosalpingografia (HSG) o la laparoscopia, si può constatare che le tube di Falloppio sono funzionali, in quanto ciò è necessario in quanto la fecondazione avviene al loro interno.
- È necessario che il maschio abbia una buona qualità seminale. Dopo l'allenamento è necessario un conta spermatica mobile superiore a 3 milioni di spermatozoi mobili progressivi dopo l'allenamento.
Infine, c'è anche il fattore età, che influenza direttamente le possibilità di successo. Le donne di età superiore ai 36 anni cominciano a diminuire le possibilità di gravidanza, per cui si consiglia alle donne con 37-38 anni o più di ricorrere direttamente alla FIVET.
Risultati e probabilità di gravidanza
Il successo dell'IA è determinato da molti fattori come l'età della donna, lo spessore del suo endometrio, la qualità dello sperma, il tempo di sterilità, la causa o l'indicazione della sterilità...
L'efficacia dei risultati varia da una clinica all'altra. Il tasso di gravidanza per una donna di età inferiore ai 35 anni che va in bicicletta con lo sperma del coniuge è compreso tra il 13 e il 25%. Nel caso del seme del donatore, questa cifra si aggira intorno al 18-29%.
Diversi studi dimostrano che è opportuno eseguire inseminazioni seriali se non si ottiene una gravidanza. La cosa più consigliabile è eseguire 4 cicli di inseminazione e, se la gestazione non viene raggiunta, si dovrebbe passare ad un'altra tecnica di riproduzione assistita come la FIVET o l'ICSI. Il tasso cumulativo di gravidanza in questi quattro cicli è del 50-60% con sperma del partner e del 60-70% con sperma del donatore.
Dal quarto tentativo, i tassi di successo non migliorano. Pertanto, si raccomanda di cambiare i metodi per ottenere una gravidanza.
Vantaggi e differenze con la FIVET
Il vantaggio principale dell'inseminazione artificiale è che si tratta di una tecnica semplice, in quanto non richiede interventi chirurgici, come nel caso della FIVET. Inoltre, non è necessaria alcuna anestesia, poiché la procedura non fa male.
Un altro importante vantaggio è il costo. Essendo meno complesso, il prezzo diminuisce notevolmente anche rispetto ad altri trattamenti che richiedono più strumenti o attrezzature mediche.
D'altra parte, il trattamento che una donna riceve per la stimolazione ovarica è più delicato di quello per la FIVET e questo significa anche una riduzione del prezzo.
Un'altra differenza con la FIV è che nell'IA le uova utilizzate apparterranno necessariamente alla futura madre. Nella FIVET, poiché la fecondazione avviene in laboratorio, gli ovuli possono provenire da una donatrice nei casi in cui non è possibile utilizzare i propri ovuli.
Inoltre, si tratta di una tecnica di riproduzione assistita che è molto più vicina al processo naturale rispetto alla FIVET, perché anche se il seme viene depositato artificialmente o con l'assistenza medica, la fecondazione stessa è naturale.
In relazione alla gravidanza naturale, i principali vantaggi sono il miglioramento della qualità seminale dovuto alla capacità dello sperma e l'esatto controllo dell'ovulazione, che fa sì che la gravidanza si ottenga in meno cicli mestruali.
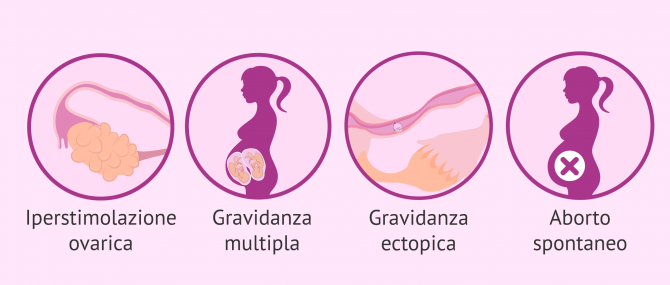
Problemi, rischi ed effetti collaterali
Sebbene il numero di problemi associati all'inseminazione artificiale stia diminuendo, a volte possono verificarsi diverse complicazioni come quelle presentate di seguito:
- Sindrome di iperstimolazione ovarica (OHSS)-Questo è causato da una risposta eccessiva ai farmaci ormonali. Tuttavia, le stimolazioni per le inseminazioni artificiali sono di solito lievi e lo sviluppo ovarico è sempre monitorato con gli ultrasuoni, quindi il rischio è basso.
- Gravidanza multipla: a causa della stimolazione di diversi follicoli, possono verificarsi gravidanze multiple, soprattutto nelle giovani donne. Tuttavia, le cliniche cercano sempre più di evitare questa situazione, poiché la gestazione multipla comporta molti più rischi durante la gravidanza e il parto.
- Gravidanza ectopica: c'è un rischio del 4% con l'inseminazione artificiale, mentre in un ciclo naturale sarebbe dello 0,8%.
- Aborto: si verifica principalmente nelle prime settimane di gravidanza e il tasso è del 20%.
- Infezioni: sono molto rare grazie ai protocolli asettici e sterili delle cliniche di riproduzione assistita, ma sono possibili.
Per quanto riguarda gli effetti collaterali del processo, non sono né gravi né abituali, anche se possono insorgere disagi o sgradevolezza dovuti ai farmaci somministrati o all'introduzione della cannula, che possono causare leggere emorragie dopo l'inseminazione artificiale.
Prezzi
Il costo di una procedura di inseminazione artificiale coniugale (AMI) può variare notevolmente da una clinica all'altra. Il prezzo varia da 600 euro a oltre 1.000 euro.
È importante chiarire che in genere il costo non comprende i farmaci, quindi è necessario aggiungere il prezzo dei farmaci utilizzati per stimolare l'ovaio, nonché il progesterone per preparare l'endometrio, se necessario.
Se l'inseminazione deve essere effettuata con lo sperma del donatore, il prezzo finale sarà di circa 900-1.400 euro, poiché il ricorso allo sperma della banca rende il processo più costoso.
Alcune cliniche offrono sconti su una seconda e terza inseminazione, quindi si consiglia di chiedere prima di iniziare il primo tentativo di IA per avere un'idea più completa del budget.
Inseminazione artificiale fatta in casa
Anche se molti considerano l'inseminazione artificiale domiciliare come un altro tipo di IA, questo non è il caso. L'IA è un processo di procreazione medicalmente assistita, quindi se la procedura viene fatta a casa non si parla strettamente di riproduzione assistita. Conosciuta anche come auto-inseminazione.
Con l'IA, il tasso di gravidanza è migliorato grazie alla preparazione del seme sia della donna che dell'uomo. Tuttavia, il successo dell'inseminazione artificiale a domicilio non è né migliore né peggiore del semplice sesso.
Questo tipo di processo è comune per le donne single o le coppie lesbiche senza problemi di fertilità femminile per ottenere una gravidanza naturale senza dover fare sesso con un uomo o andare in una clinica di riproduzione.
Domande più frequenti
Se sono una madre single, è meglio fare l'inseminazione artificiale o la fecondazione in vitro? Qual è la differenza?
Ogni caso deve essere valutato caso per caso, ma normalmente, nei casi di donne single che non presentano segni di sterilità, la tecnica di scelta è l'inseminazione artificiale. Questo perché è più comodo per il paziente e più economico, poiché la fecondazione avviene nella donna invece che in laboratorio e sono necessari meno farmaci ormonali.
Nei casi in cui ci sono indicazioni che non sarà possibile ottenere la gestazione con l'inseminazione artificiale, verrà scelta la fecondazione in vitro (FIVET). Ad esempio, se la donna ha ostruito le tube di Falloppio o la riserva ovarica bassa, è preferibile eseguire una FIVET.
L'inseminazione in vitro e l'inseminazione artificiale sono la stessa cosa?
La cosa più comune è che con l'inseminazione in vitro si fa erroneamente riferimento alla fecondazione in vitro, che avviene in laboratorio.
I sintomi della gravidanza dopo un'inseminazione artificiale sono gli stessi della gestazione naturale?
Sì, sono molto simili. Tuttavia, nel caso dell'inseminazione artificiale, ci possono essere alcuni sintomi in più derivanti dalla mediazione ormonale necessaria per la stimolazione ovarica.
Dopo un'inseminazione artificiale, si può fare sesso?
Sì, purché non facciano male o lo specialista l'abbia controindicato. In realtà, alcuni esperti lo raccomandano perché sostengono che aumenta le possibilità di rimanere incinta.
Comunità e Supporto
In inviTRA lavoriamo per rendere l'informazione mensile e rigorosa accessibile a tutti. Se questo articolo ti ha aiutato, considera di sostenerci affinché possiamo continuare ad accompagnare più persone nel loro cammino verso la genitorialità.
Bibliografia
Agarwal S, Mittal S (2004). A randomised prospective trial of intrauterine insemination versus timed intercourse in superovulated cycles with clomiphene. Indian J Med Res; 120: 519– 522.
Allegra A, Marino A, Coffaro F, Scaglione P, Sammartano F, Rizza G, Volpes A (2007). GnRH antagonist-induced inhibition of the premature LH surge increases pregnancy rates in IUI-stimulated cycles. A prospective randomized trial. Hum Reprod; 22: 101 – 108.
Bensdorp AJ, Cohlen BJ, Heineman MJ, Vandekerckhove P (2007). Intra Uterine Insemination for male subfertility. Cochrane Database Syst Rev;Art No.: CD000360.
Boomsma CM, Heineman MJ, Cohlen BJ, Farquhar C (2007). Semen preparation techniques for intrauterine insemination (Review). Cochrane Database Syst Rev; Art No.: CD004507.
Cantineau AEP, Heineman MJ, Cohlen BJ (2003). Single versus double intrauterine insemination (IUI) in stimulated cycles for subfertile couples. Cochrane Database Syst Rev; Art. No.: CD003854.
Goldberg JM, Mascha E, Falcone T, Attaran M (1999). Comparison of intrauterine and intracervical insemination with frozen donor sperm: a meta-analysis. Fertil Steril; 72(5):792-5.
Gomez-Polomares JL, Juliia B, Acevedo-Martin B, Martinez-Burgos M, Hernandez ER, Ricciarelli E (2005). Timing ovulation for intrauterine insemination with a GnRH antagonist. Hum Reprod;20:368 – 372
Goverde AJ, Lambalk CB, McDonnell J, Schats R, Homburg R, Vermeiden JPW (2005). Further consideration on natural or mild hyperstimulation cycles for intrauterine insemination treatment: effects on pregnancy and multiple pregnancy rates. Hum Reprod; 20:3141– 3146.
Ibérico G, Vioque J, Ariza N, Lozano JM, Roca M, Llàcer J, Bernabeu R (2004). Analysis of factors influencing pregnancy rates in homologous intrauterine insemination. Fertil Steril;81:1308 – 1313.
O'Brien P, Vandekerckhove P (2001). Intra-uterine versus cervical insemination of donor sperm for subfertility (Cochrane Review). In: The Cochrane Library, Issue 1. Oxford: Update Software.
Ragni G, Somigliana E, Vegetti W. (2004) Timing of intrauterine insemination: where are we? Fertil Steril;82:25 – 26.
The ESHRE Capri Workshop Group (2009). Intrauterine insemination. Human Reproduction Update; 15 (3): 265–277.64
Domande più frequenti: 'Se sono una madre single, è meglio fare l'inseminazione artificiale o la fecondazione in vitro? Qual è la differenza?', 'L'inseminazione in vitro e l'inseminazione artificiale sono la stessa cosa?', 'I sintomi della gravidanza dopo un'inseminazione artificiale sono gli stessi della gestazione naturale?' e 'Dopo un'inseminazione artificiale, si può fare sesso?'.