La microiniezione dello sperma o ICSI è un processo di fecondazione in vitro (FIV) mediante il quale uno spermatozoo viene microinettato direttamente nell'ovulo con lo scopo di ottenere embrioni di buona qualità. Poiché è un modo di eseguire la FIVET, spesso ci riferiamo a questo metodo come FIV-ICSI.
Il vantaggio principale di questa tecnica è che offre alti tassi di successo, che in molti casi permettono di ottenere una gravidanza al primo tentativo, anche nei casi più gravi di sterilità del fattore maschile.
Il fatto che si tratti di una FIVET, con tutte le fasi che questo implica, rende il prezzo di un trattamento di fertilità con ICSI circa 3000-5000€.
Di seguito trovate un indice con i 12 punti che tratteremo in questo articolo.
- 1.
- 2.
- 3.
- 3.1.
- 3.2.
- 3.3.
- 3.4.
- 3.5.
- 3.6.
- 4.
- 4.1.
- 5.
- 6.
- 7.
- 8.
- 8.1.
- 8.2.
- 8.3.
- 8.4.
- 8.5.
- 8.6.
- 8.7.
- 9.
- 10.
- 11.
- 12.
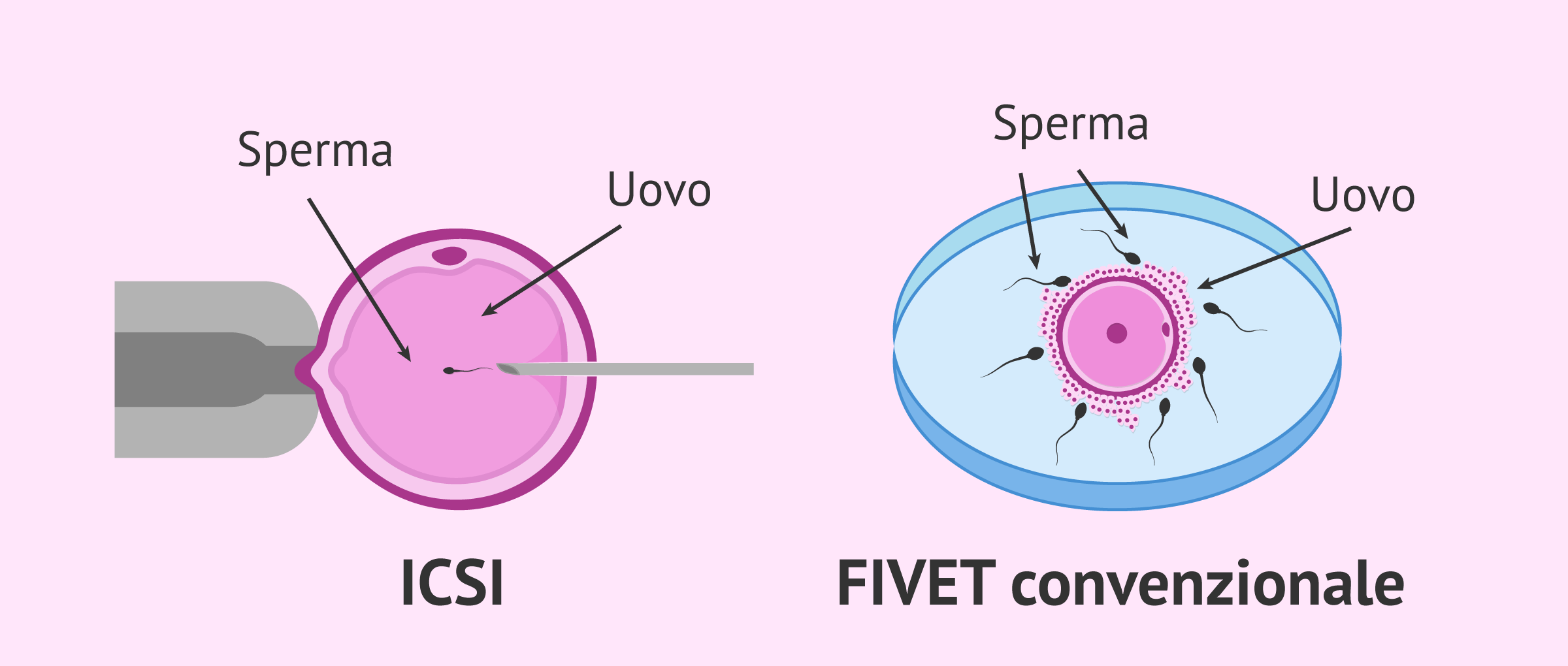
Cos'è un ICSI?
ICSI sta per iniezione intracitoplasmatica dello sperma, che significa iniezione intracitoplasmatica di sperma.
Questa tecnica consiste nello scegliere uno spermatozoo con una buona mobilità e aspirarlo all'interno di un ago da microiniezione per introdurlo successivamente in un ovulo.
In questo modo, si cerca di garantire che l'unione dei gameti maschili e femminili avvenga, cioè la fecondazione.
Differenze tra FIV convenzionale e FIV-ICSI
La differenza principale tra l'inseminazione artificiale e la fecondazione in vitro è che nel primo caso la fecondazione avviene all'interno della donna, senza la necessità di rimuovere gli ovuli. Nel secondo, gli ovuli vengono estratti e fecondati in laboratorio e poi l'embrione della migliore qualità viene trasferito nel grembo materno.
L'ICSI e la FIV convenzionale sono tecniche di riproduzione assistita simili che si differenziano solo per il modo in cui lo sperma viene introdotto nell'ovulo:
- FIVET convenzionale
- è lo sperma stesso che deve attraversare le barriere dell'ovulo per penetrarlo.
- ICSI
- lo sperma viene introdotto direttamente nell'ovulo per mezzo di un microago ed è quindi più complesso della FIVET.
Un'altra differenza è il prezzo, in quanto la maggiore complessità tecnica implica un costo leggermente superiore dell'ICSI. Tuttavia, in molte cliniche il prezzo è lo stesso per entrambe le procedure.
Per quanto riguarda l'uso di ogni tecnica, il Dr. Miguel Dolz ci dice che
Praticamente in Spagna, con i dati pubblicati dal SEF, l'80% dei centri utilizza l'ICSI come tecnica più comune.
Se vuoi saperne di più sulle differenze tra le due tecniche, non dimenticare di visitare il seguente articolo: FIVET o ICSI: qual è la differenza, qual è meglio?
Quando si fa un ICSI?
La nascita della tecnica ICSI è stata una rivoluzione nel trattamento dei casi di grave sterilità maschile. In queste situazioni, la microiniezione dello sperma è indicata perché è l'opzione terapeutica che offre i migliori risultati per questi pazienti.
Tuttavia, questa tecnica è anche scelta da molte coppie che ricorrono alla FIVET nonostante non abbiano un fattore maschile grave per garantire che la fecondazione avvenga correttamente.
Il prezzo del trattamento può variare notevolmente a seconda dei test o delle tecniche incluse o meno, come il seminogramma, i farmaci, lo studio della fertilità, le visite mediche, la lunga coltura, la vetrificazione degli embrioni rimanenti, ecc.
In questo strumento è possibile ottenere prezzi dettagliati (cosa è e cosa non è incluso) da molte cliniche e una serie di consigli, in modo da poter fare le domande giuste quando si va per la prima visita.
Alcune delle indicazioni più importanti sono:
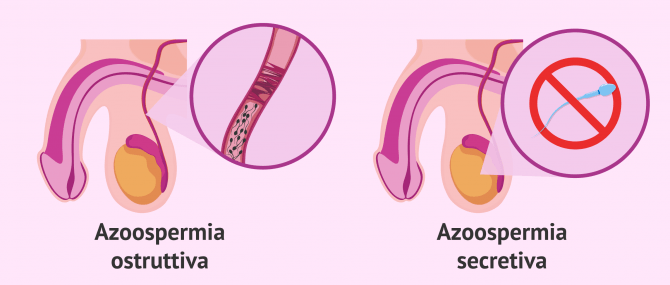
Azoospermia
Questa causa di infertilità è dovuta all'assenza di sperma nel seme eiaculato. Ci sono due modi principali in cui ciò avviene:
- Azoospermia ostruttiva
- gli spermatozoi non sono in grado di raggiungere il resto del contenuto seminale a causa di un'ostruzione in uno dei canali spermatici. Anche se c'è produzione, non c'è espulsione di sperma.
- Azoospermia secretiva
- gli spermatozoi non vengono prodotti, poiché il problema è nel testicolo, dove dovrebbero essere prodotti.
Puoi leggere più in dettaglio su questo argomento accedendo al seguente articolo: Cos'è l'azoospermia? - Cause, diagnosi e trattamento
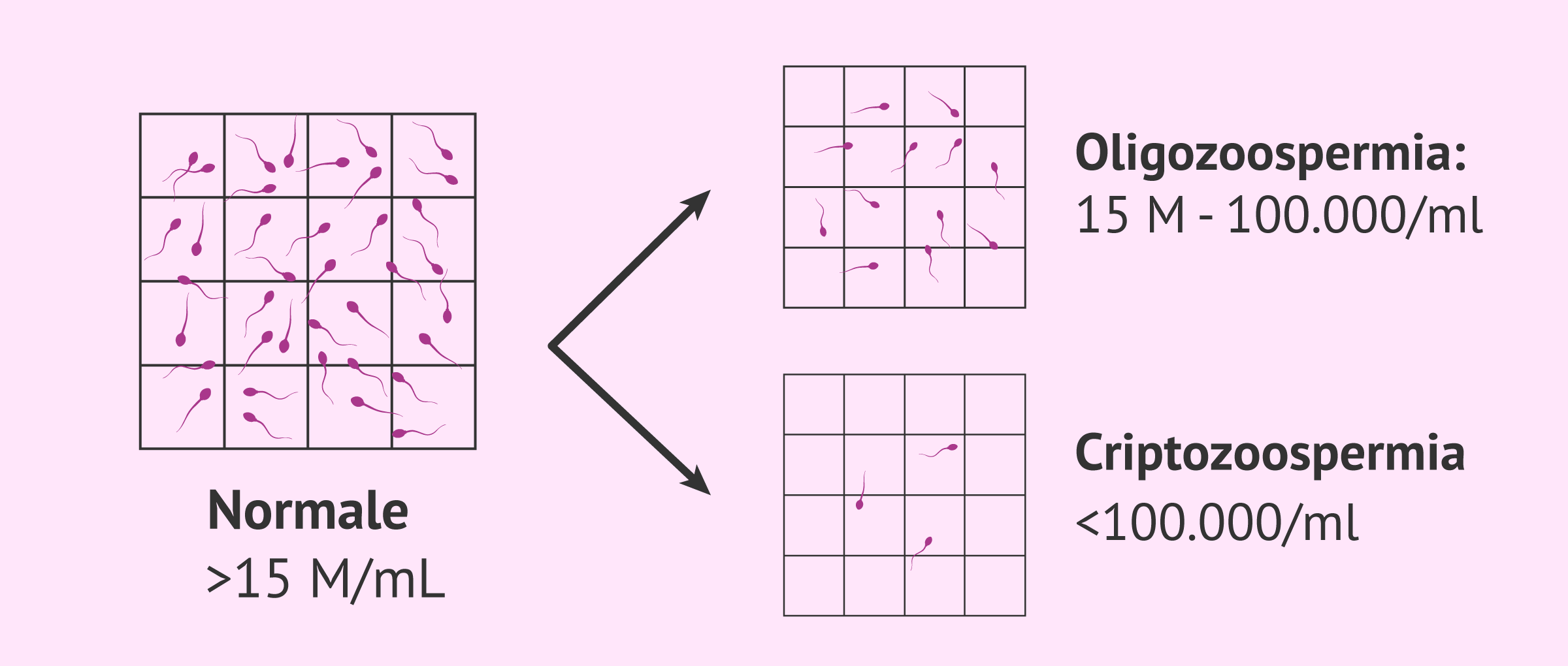
Oligozoospermia
Si riferisce alla scarsa qualità dello sperma a causa della mancanza di concentrazione dello sperma. Secondo l'OMS (Organizzazione Mondiale della Sanità), si raccomanda una quantità pari o superiore a 15 milioni di spermatozoi/ml di sperma.
Ci sono diversi gradi di oligospermia, tanto più grave quanto più ci si allontana dal valore di riferimento. Ci sono anche molte cause che possono portare a questa alterazione, come il varicocele, per esempio.
In casi molto gravi, si parla di criptospermia o criptozoospermia, che si riferisce a concentrazioni di spermatozoi inferiori a 100.000 spermatozoi/ml di sperma.
Se siete interessati a leggere di più su questa alterazione seminale, potete cliccare su questo link: Cos'è l'oligospermia? - Cause, tipi e trattamenti
Asthenozoospermia
Chiamata anche astenospermia, è un problema che misura la qualità degli spermatozoi in base alla loro motilità. Secondo l'OMS, l'astenozoospermia è considerata quando il numero di spermatozoi progressivi o spostati è inferiore al 32%.
Inoltre, la percentuale totale di spermatozoi mobili deve superare il 40%.
Puoi leggere maggiori informazioni sull'alterata motilità dello sperma nel seguente articolo: Cos'è l'astenospermia? - Definizione, cause e trattamento
Teratozoospermia
Teratozoospermia o teratospermia si riferisce ad un'alterazione della morfologia dello sperma. Secondo i criteri di Kruger, se questi sono anormali in più dell'85% del campione eiaculato, sono considerati una causa di sterilità maschile, quindi un trattamento ICSI sarebbe raccomandato al paziente nel caso in cui voglia raggiungere la paternità. Secondo i criteri dell'OMS, un campione di sperma è considerato teratozoospermico quando contiene più del 96% degli spermatozoi anormali nella sua morfologia.
Se vuoi maggiori informazioni su questa alterazione seminale, ti consigliamo di visitare il seguente articolo: Cos'è la teratozoospermia? - Cause, tipi e trattamenti.
Combinazione di alterazioni dello sperma
Oltre alle suddette alterazioni seminali, è possibile rilevare diversi parametri alterati nello stesso campione di sperma.
Quindi, possiamo trovare casi di:
- Oligoastenospermia
- problemi di concentrazione e di mobilità.
- Oligoteratospermia
- alterazione della concentrazione e della morfologia.
- Asthenoteratospermia
- sia la mobilità che la morfologia sono alterate.
- Oligoastenoteratozoospermia
- problemi di mobilità, morfologia e concentrazione dello sperma.
Altre indicazioni
L'ICSI è consigliata anche agli uomini che hanno subito una vasectomia e agli uomini con una malattia infettiva (HIV, epatite, ecc.).
Un altro caso comune di applicazione dell'ICSI è il caso di uomini con sperma congelato dopo aver subito un trattamento oncologico (radioterapia o chemioterapia) o a causa dell'impossibilità di ottenere un eiaculato in condizioni normali.
Per quanto riguarda la sterilità femminile, i motivi per cui viene spesso utilizzata una tecnica ICSI sono meno numerosi. Si tratta di casi in cui si è ottenuto un basso numero di ovociti dopo la puntura ovarica a causa della bassa riserva ovarica, ovociti con una zona pellucida ispessita o quando la qualità degli ovociti è scarsa.
Tuttavia, questa è una questione controversa, in quanto molti specialisti sostengono che nei casi in cui le uova sono più delicate, è più consigliabile eseguire la FIV convenzionale perché è più fisiologica e quindi meno aggressiva sulle uova.
Se volete leggere maggiori informazioni sulle situazioni in cui la FIVET-ICSI viene solitamente applicata, potete visitare il seguente link: Indicazioni per l'ICSI: quando è necessario?
ICSI passo dopo passo: fasi del processo
I passi da seguire in un ICSI sono gli stessi che per la FIV convenzionale, l'unica differenza è al momento dell'inseminazione degli ovociti come vedremo di seguito:
- Stimolazione ovarica controllata: la paziente riceve un farmaco ormonale per favorire la maturazione di un elevato numero di uova di qualità nello stesso ciclo. Saranno effettuati controlli continui ad ultrasuoni per studiare lo sviluppo follicolare.
- Puntura ovarica o follicolare: quando gli ultrasuoni di controllo indicano che i follicoli sono vicini all'ovulazione, la puntura è programmata. Si tratta di una semplice procedura chirurgica, eseguita in leggera anestesia e dura circa 30 minuti. In essa il ginecologo aspira, attraverso la vagina, il contenuto liquido dei follicoli, dove si trovano le uova.
- Decumulazione: in laboratorio, il liquido ottenuto dalla puntura viene analizzato alla ricerca delle uova. Dopo un periodo di riposo, vengono decumulate, cioè vengono rimosse tutte le cellule che possono trovarsi intorno ad esse. Questo è un passo essenziale prima di eseguire l'ICSI. Nel caso della FIV convenzionale, sarà eseguita il giorno successivo, poiché queste cellule sono necessarie per la fecondazione in vitro.
- Raccolta e preparazione dello sperma: lo sperma viene solitamente ottenuto per masturbazione e preparato per la fecondazione. La procedura di preparazione è nota come capacitazione degli spermatozoi e consiste nel separare gli spermatozoi di alta qualità dal campione da utilizzare nel trattamento di riproduzione assistita. Ci sono alcuni casi in cui la masturbazione non permette di ottenere spermatozoi, per cui si cercherà di ottenerli mediante biopsia testicolare o aspirazione dell'epididimo.
- Microiniezione dello sperma: si sceglie uno spermatozoo, lo si aspira con l'ago di microiniezione e lo si introduce all'interno dell'ovulo, in attesa della fecondazione, cioè della fusione del materiale genetico di entrambi i gameti.
- Coltura di embrioni: dopo la fecondazione, gli embrioni possono continuare il loro sviluppo nell'incubatrice. Le incubatrici mantengono le condizioni ottimali di temperatura, luce e umidità per la crescita embrionale.
- Preparazione dell'endometrio: alla paziente deve essere somministrato del progesterone, per via orale o vaginale, per rendere il suo endometrio ricettivo e nelle migliori condizioni per l'impianto dell'embrione.
- Trasferimento di embrioni: l'embrione o gli embrioni (un massimo di 3 in Spagna) da trasferire all'utero della madre vengono selezionati in base alla qualità dell'embrione. Si tratta di una tecnica molto semplice che dura pochi minuti e non richiede l'anestesia. Con un sottile catetere inserito nella vagina, gli embrioni vengono inseriti nel fondo uterino in attesa di essere impiantati nell'endometrio e di iniziare la gravidanza.
- Congelamento degli embrioni: gli embrioni di buona qualità non trasferiti saranno crioconservati per l'uso nei cicli successivi.
Per conoscere tutte le fasi di questo trattamento in modo più dettagliato, puoi continuare a leggere nel seguente post: Com'è il processo ICSI passo dopo passo? - Fasi del trattamento.
Tecniche complementari
In alcuni casi, può essere necessario utilizzare altre tecniche per ottenere una gravidanza o aumentare le possibilità di successo, come ad esempio
- FIV-ICSI con biopsia testicolare
- nei pazienti affetti da azoospermia, è possibile ottenere il proprio sperma mediante biopsia del testicolo. In questi casi, la tecnica scelta sarà l'ICSI.
- pICSI (ICSI fisiologica)
- con questa tecnica è possibile separare gli spermatozoi che molto probabilmente feconderebbero in condizioni fisiologiche, cioè in modo naturale.
- IMSI
- è l'acronimo di iniezione intracitoplasmatica di spermatozoi morfologicamente selezionati. Permette la selezione degli spermatozoi con la migliore morfologia prima della microiniezione.
- ICSI con colonne annesse (MACS)
- permette la selezione di spermatozoi non apoptotici, cioè di qualità migliore.
- FIV-ICSI con PGD (diagnosi genetica preimpianto)
- grazie all'analisi genetica di una o più cellule dell'embrione, è possibile scegliere di trasferire solo embrioni esenti da malattie genetiche.
- Assisted hatching
- consiste nel praticare un foro nella zona pellucida dell'embrione per facilitare l'impianto. Anche se questa tecnica è già in disuso in molti laboratori, a volte viene ancora eseguita.
Tassi di successo
La probabilità di successo di questa tecnica varia a seconda dei singoli casi. Anche se molti fattori possono influenzare il tasso di gravidanza attraverso la FIVET, l'età della donna sottoposta a trattamento è uno dei più influenti.
Un'approssimazione dei tassi di successo in funzione dell'età è la seguente:
- 42.8% nelle donne sotto i 35 anni.
- Tra il 36.6% nelle donne di età compresa tra i 35 e i 39 anni.
- Tra il 20% nelle donne oltre i 40 anni.
Tuttavia, il tasso di gravidanza e il tasso di parto non sono gli stessi, poiché in alcuni casi la gravidanza non viene portata a termine.
D'altra parte, non bisogna dimenticare che questi tassi sono molto generali e possono cambiare non solo a seconda del caso di sterilità di ogni paziente, ma anche del centro riproduttivo in cui si realizza il trattamento.
Si dovrebbe anche tener conto di quali dati vengono analizzati quando si compilano le statistiche. Per esempio, c'è chi considera un risultato positivo del test di gravidanza come un successo, e chi parla di successo solo nel caso del parto. Pertanto, è necessario prestare particolare attenzione quando si confrontano i risultati dei trattamenti di riproduzione assistita tra diverse cliniche.
Se volete saperne di più sui tassi di successo ottenuti con questa tecnica, potete trovare maggiori informazioni in questo link: Tassi di successo e risultati del metodo ICSI.
Rischi potenziali
I principali problemi che possono sorgere dopo un trattamento ICSI sono:
- Sindrome da iperstimolazione ovarica
- è un effetto collaterale del farmaco. È dovuto alla risposta eccessiva al trattamento ormonale per la stimolazione ovarica. Può portare a disagio, gonfiore, ecc. Tuttavia, al giorno d'oggi, accade raramente e quasi mai seriamente. In questo senso, i controlli a ultrasuoni durante la stimolazione sono essenziali.
- Gravidanze multiple
- nei cicli in cui vengono trasferiti due embrioni, la probabilità di avere una gravidanza gemellare è del 6%. Nei cicli in cui vengono trasferiti due embrioni, la probabilità di avere una gravidanza gemellare è del 3%. Attualmente, ci sono diversi studi focalizzati sul miglioramento della selezione di embrioni di altissima qualità per evitare di doverne trasferire più di uno. Pertanto, gli studi sono volti a migliorare il tasso di successo di un singolo trasferimento di embrioni.
- Aborto spontaneo
- si stima che si verifichi nel 20-22% dei casi. La maggior parte degli aborti spontanei avviene nelle prime settimane di gravidanza.
- Gravidanza ectopica
- viene prodotto quando l'embrione viene impiantato in un'area extra-uterina. Le statistiche ci dicono che tra 2 e 5 donne su 100 che si sottopongono alla fecondazione in vitro possono avere una gravidanza ectopica. Nelle gravidanze concepite naturalmente, la probabilità è dell'1-1,5%.
In sintesi, i rischi della FIVET-ICSI sono gli stessi che possono verificarsi nel trattamento convenzionale della FIVET.
Prezzo della microiniezione dello sperma
I costi del trattamento FIVET-ICSI, come per qualsiasi tecnica di riproduzione assistita, sono variabili e possono variare molto a seconda del centro, della città e delle necessità di ogni situazione di infertilità.
Alcune particolarità, come il dover ricorrere alla donazione di ovuli o sperma, l'esecuzione della PGD o la biopsia testicolare, possono far variare sostanzialmente il prezzo del trattamento.
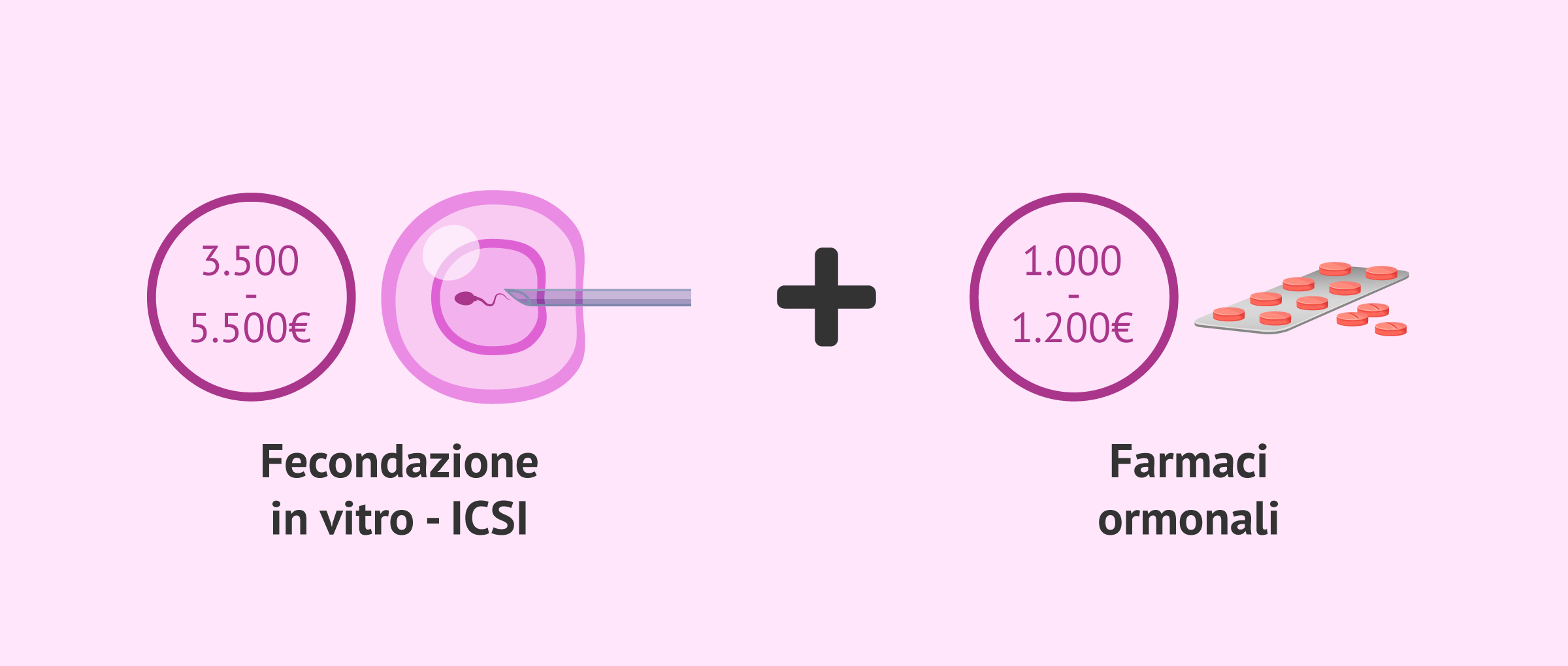
In ogni caso e in generale, il prezzo dell'ICSI è tra i 3.500 e i 5.500 euro. In generale, non c'è distinzione nel prezzo per la FIV convenzionale o ICSI, anche se in alcune cliniche ci possono essere variazioni a seconda del metodo di fecondazione utilizzato.
Di solito il costo del trattamento non include i farmaci per la stimolazione ovarica, quindi è importante essere ben informati prima di iniziare il processo. Il costo di questo farmaco ormonale varia a seconda del protocollo indicato dal medico e delle dosi richieste. Tuttavia, il costo dei farmaci ormonali è di solito tra 1.000 e 1.200 euro.
Un altro aspetto da prendere in considerazione quando si considera il costo dell'ICSI è la situazione personale di ogni coppia o individuo. Il trattamento può avere successo la prima volta o, al contrario, può essere necessario ripetere i cicli più di una volta. Pertanto, a seconda del grado di infertilità e del numero di tentativi necessari, il prezzo può variare.
Domande più frequenti
In quali situazioni l'ICSI si fa sì o no?
La microiniezione dello sperma (ICSI) è una tecnica alternativa alla FIV convenzionale per la fecondazione degli ovociti. Si seleziona uno spermatozoo e lo si inietta in ogni ovocita ottenuto.
Le indicazioni unanimemente riconosciute per l'ICSI sono:
- Fattore maschile grave: è sufficiente uno spermatozoo apparentemente normale per ovocita
- Fallimento della fecondazione in vitro convenzionale
- Fattore uovo: gli ovuli di scarsa qualità possono rendere difficile la penetrazione dello sperma
- Tecniche che comportano l'isolamento dell'ovulo dalle cellule che lo circondano (ovodonazione, diagnosi preimpianto...)
Quali sono i vantaggi e gli svantaggi dell'ICSI rispetto alla FIVET?
Entrambe le tecniche sono procedure utilizzate nella Riproduzione Assistita e una tecnica non è migliore dell'altra, tutto dipenderà dalla diagnosi della coppia da trattare.
Nel caso della FIV convenzionale, portiamo l'ovocita a contatto con una specifica concentrazione di spermatozoi in modo che sia lo sperma stesso a fecondare l'ovocita, rendendolo più simile alla riproduzione naturale.
In molti casi abbiamo una qualità seminale alterata e non possiamo usare la FIV, in questi casi usiamo l'ICSI che consiste nel microiniezione di uno spermatozoo, selezionato soggettivamente dall'embriologo, nell'ovocita.
Quali sono i rischi del trattamento ICSI per il paziente?
La complicazione più frequente è la gravidanza multipla determinata dallo sviluppo di follicoli multipli nell'inseminazione intrauterina (IUI) e il trasferimento di 2 o più embrioni nella fecondazione in vitro (IVF).
La sindrome da iperstimolazione ovarica è una complicazione meno frequente, ma potenzialmente grave, per la quale si dettagliano le strategie di prevenzione e gestione clinica. Inoltre, vengono discusse le complicazioni derivanti dall'aspirazione follicolare come l'emorragia e l'infezione.
Tuttavia, grazie allo sviluppo di nuove tecnologie farmacologiche e di laboratorio, le procedure di riproduzione assistita vengono eseguite in un quadro di ampia sicurezza.
Quando si fa la DGP, è meglio fare la FIV convenzionale o l'ICSI?
Quando si deve applicare la diagnosi genetica preimpianto (PGD), la fecondazione degli ovuli viene effettuata attraverso il metodo ICSI per evitare possibili interferenze con i risultati della PGD.
Nella FIV convenzionale, molti spermatozoi che hanno tentato di penetrare nell'ovulo rimangono attaccati alla superficie dell'ovulo e il loro contenuto genetico può essere trasportato durante la biopsia embrionale eseguita in PGS, che può alterare il risultato finale di questa tecnica.
L'ICSI con biopsia testicolare è efficace?
Dipenderà da ogni caso. Se nella biopsia testicolare si ottiene almeno uno spermatozoo di qualità per ogni ovulo da fecondare, le probabilità di successo saranno elevate. Se invece nella biopsia non si trovano spermatozoi vivi, la microiniezione non può essere effettuata.
Dopo quanti tentativi di ICSI si ottiene una gravidanza?
Ci sono quelli che ottengono la gravidanza al primo tentativo e quelli che hanno bisogno di due, tre, quattro o più tentativi per ottenere finalmente la gravidanza desiderata. Ci sono molti fattori da considerare e quindi non è possibile stabilire un numero generale di tentativi.
Alcuni fattori che influenzano sono la qualità degli ovuli e dello sperma, la qualità dell'embrione, la causa della sterilità e lo stato dell'endometrio, tra gli altri.
Perché l'ICSI non viene sempre effettuata al posto della FIV convenzionale?
Gli specialisti della riproduzione assistita cercano sempre di risolvere i problemi di fertilità avvicinandosi il più possibile alla naturalezza del processo riproduttivo. Nella tecnica convenzionale della fecondazione in vitro, è lo sperma stesso che raggiunge l'ovulo e lo penetra con i propri mezzi. Al contrario, nella FIV-ICSI, è il professionista che deposita direttamente lo spermatozoo all'interno dell'ovulo. Pertanto, la FIVET è più vicina al processo naturale di ricerca della gravidanza.
Inoltre, nella FIV convenzionale, c'è la selezione naturale degli spermatozoi, che nell'ICSI viene effettuata secondo i criteri dello specialista. Se uno spermatozoo è in grado di fecondare l'ovulo da solo, questo indica che è di buona qualità e quindi molto probabilmente darà origine ad embrioni vitali.
D'altra parte, all'ICSI facciamo un passo avanti e permettiamo agli spermatozoi con problemi di qualità di poter fecondare. Per esempio, gli spermatozoi con problemi di mobilità ma vitali sotto altri aspetti naturalmente o attraverso la FIV convenzionale non saranno in grado di fecondare l'ovulo ma potranno farlo attraverso l'ICSI.
Lettura consigliata
Una variante dell'ICSI è la microiniezione fisiologica. Se volete saperne di più su questo argomento, vi consigliamo di visitare il seguente articolo: Microiniezione fisiologica o PICSI: indicazioni e vantaggi.
D'altra parte, se desidera maggiori informazioni su altri trattamenti di riproduzione assistita, le troverà in questo articolo: Tecniche di riproduzione assistita: differenze e complessità.
Comunità e Supporto
In inviTRA lavoriamo per rendere l'informazione mensile e rigorosa accessibile a tutti. Se questo articolo ti ha aiutato, considera di sostenerci affinché possiamo continuare ad accompagnare più persone nel loro cammino verso la genitorialità.
Bibliografia
Aytoz A., Camus M., Tournaye H., Bonduelle M., Van Steirteghem A. and Devroey P. (1998): Outcome of pregnancies after intracytoplasmic sperm injection and the effect of sperm origin and quality on this outcome. Fertil. Steril. 70: 500-505.
Bourne H. Richings N. Harari O. Watkins W. Speirs A.L. Johnston W. I. H. Baker W.G. (1995). The use of intracytoplasmic sperm injection for the treatment of severe and extreme male infertility. Reprod Fertil Dev 7
Broekmans FJ, Kwee J, Hendriks DJ, Mol BW, Lambalk CB (2006). A systematic review of tests predicting ovarian reserve and IVF outcome. Hum Reprod Update; 12:685-718.
Bruno I, Pérez F, Tur R, Ricciarelli E, De la Fuente A, Monzó A. et al. (2005). Grupo de interés en Salud Embrionaria. Sociedad Española de Fertilidad. Embarazos múltiples derivado de FIV-ICSI en España: Incidencia y criterios sobre la transferencia embrionaria. Rev Iberoam Fertil; 22 (2): 99-110.
ESHRE Capri Workshop Group. Intracytoplasmic sperm injection (ICSI) in 2006 (2007): evidence and evolution. Hum Reprod Update;13:515 – 526.
Fernández A, Castilla JA, Martínez L, Núñez AI, García-Peña ML, Mendoza JL, Blanco M, Maldonado V, Fontes J, Mendoza N (2002). Indicadores de calidad asistencial en un programa de FIV/ICSI. Rev Iberoam Fertil; 19: 249-52.
Jacob S., Drudy L., Conroy R. and Harrison R.E (1998): Outcome from consecutive in-vitro fertilization/ intracytoplasmic sperm injection attempts in the final group with urinary gonadotropins and the first group treated with recombinant follicle stimulating hormone. Hum. Reprod. 13: 1783-1787.
Johnson MD (1998). Genetic risks of intracytoplasmic sperm injection in the treatment of male infertility: recommendations for genetic counseling and screening. Fertil Steril; 70(3): 397-411.
Lanzerdorf S., Maloney M., Ackerman S., Acosta A., Hodgen G. (1988). Fertilizing potential of acrosome-defective sperm following microsurgical injection into eggs. Gamete Res
Markert Ch (1983). Fertilization of mammalian eggs by sperm injection. J Exp Zool228: 195-201.
Moomjy M, Sills ES, Rosenwaks Z, Palermo GD (1998). Implications of complete fertilization failure after intracytoplasmic sperm injection for subsequent fertilization and reproductive outcome. Hum Reprod; 13:2212 – 2216.
Palermo C.D. Cohen J. Rosenwaks Z (1996). Intracytoplasmic sperm injection: a powerful tool overcome fertilization failure. Fertil Steril 6: 899-908.
Palermo C.D., Joris H. Devroey P. Van Steirteghem A.C. (1992). Pregnancies after intracytoplasmic injection of single spermatozoa into an oocyte. Lancet, 340
Palermo C.D. Cohen J. Alikani M. Adler A. Rosenwaks Z. (1995). Development and implementation of intracytoplasmic sperm injection. Reprod Fertil Dev 7
P.J. Sánchez Abad; L.M. Pastor y M. Sánchez Abad. (1999). Situación actual de la inyección intracitoplasmática de espermatozoides (lCSI): Principales dilemas éticos. En: Cuadernos de Bioética 1999/1ª. Asociación Española de Bioética y Ética Médica (AEBI)
Domande più frequenti: 'In quali situazioni l'ICSI si fa sì o no?', 'Quali sono i vantaggi e gli svantaggi dell'ICSI rispetto alla FIVET?', 'Quali sono i rischi del trattamento ICSI per il paziente?', 'Quando si fa la DGP, è meglio fare la FIV convenzionale o l'ICSI?', 'L'ICSI con biopsia testicolare è efficace?', 'Dopo quanti tentativi di ICSI si ottiene una gravidanza?' e 'Perché l'ICSI non viene sempre effettuata al posto della FIV convenzionale?'.
Autori e collaboratori
Continua a leggere Cristina Algarra Goosman













Scusate l’ignoranza, ma se i risultati dell’ICSI sono gli stessi della FIV, perchè anteriormente si dice che attraverso l’ICSI si ottengono risultati migliori?