Il criptorchidismo o testicolo ritenuto è un'anomalia congenita nel maschio. Si caratterizza per il fatto che uno o entrambi i testicoli non scendono correttamente, rimanendo nella cavità addominale o nel canale inguinale invece di raggiungere lo scroto.
Questa anomalia è frequente nei bambini prematuri e, nella maggior parte dei casi, è un criptorchidismo unilaterale destro. Negli adulti, il criptorchidismo può avere come conseguenza alterazioni della fertilità maschile.
Di seguito trovate un indice con i 10 punti che tratteremo in questo articolo.
- 1.
- 2.
- 2.1.
- 3.
- 4.
- 5.
- 5.1.
- 6.
- 6.1.
- 6.2.
- 6.3.
- 6.4.
- 7.
- 8.
- 9.
- 10.
Cos'è il criptorchidismo?
Il criptorchidismo è l'assenza di almeno uno dei due testicoli nello scroto a causa di un'alterazione nella loro discesa durante lo sviluppo fetale. Si tratta della malformazione congenita più frequente relativa ai genitali maschili esterni.
Il criptorchidismo è asintomatico, ovvero non causa sintomi. L'unica cosa che il paziente può notare è la sacca scrotale vuota.
Si distinguono due tipi di criptorchidismo:
- Criptorchidismo unilaterale
- solo uno dei due testicoli non scende correttamente. Il criptorchidismo unilaterale è la forma più comune, rappresentando l'85% dei casi. Inoltre, è più frequente che sia il testicolo destro ad essere colpito e che, pertanto, non scenda.
- Criptorchidismo bilaterale
- nessuno dei due testicoli scende nello scroto. I casi di criptorchidismo bilaterale sono meno comuni, poiché rappresentano solo il 15%.
Questa anomalia si riscontra con una frequenza dal 3 al 9% nei neonati a termine e circa il 30% nei neonati prematuri. Nella maggior parte dei casi, la discesa del testicolo avverrà spontaneamente prima dei 12 mesi di vita del bambino.
Fino a due terzi dei casi di criptorchidismo, i testicoli scendono prima dei 4 mesi. Solo lo 0,8-2% dei bambini presenta criptorchidismo dopo il primo anno di vita.
Di solito, il testicolo si trova lungo il percorso che avrebbe dovuto seguire per scendere nello scroto, con la localizzazione più comune che è quella inguinale (80% dei casi).
Perché si verifica il criptorchidismo?
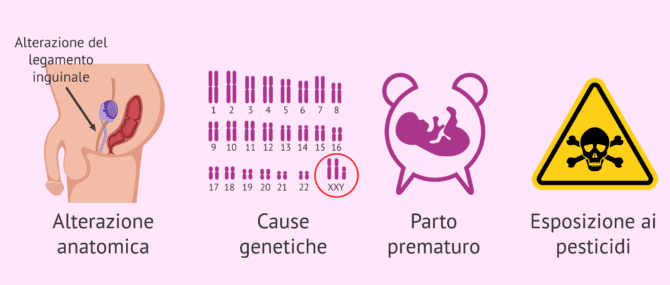
Il criptorchidismo o testicolo nascosto può avere diverse origini, molte delle quali ereditarie. Di seguito sono elencate le principali cause del criptorchidismo:
- Un'alterazione anatomica, come un'anomalia del gubernaculum testis (legamento scrotale).
- Un ostacolo meccanico incontrato durante la migrazione del testicolo, come vasi o nervi spermatici, o il canale inguinale molto stretto.
- Ostruzione dell'orifizio dello scroto.
- Difetto o insufficienza ormonale, poiché le gonadotropine sono necessarie per il normale sviluppo dell'apparato genitale: deficit di AMH, hCG, LH, FSH, testosterone, ecc.
- Mancanza di pressione intra-addominale.
- Cause genetiche o cromosomiche: sindrome di Klinefelter, sindrome di Prader-Willi, sindrome di Kallmann, alterazioni nel cromosoma Y, ecc.
Tuttavia, può succedere che i motivi esatti del criptorchidismo siano sconosciuti, ma esista una correlazione con determinati fattori di rischio.
Fattori di rischio per il criptorchidismo
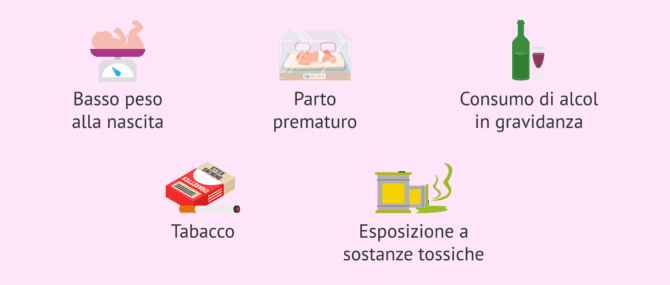
Oltre alle cause sopra menzionate, ci sono anche fattori che aumentano il rischio che i testicoli non scendano. Tra i principali fattori di rischio del criptorchidismo ci sono:
- Basso peso alla nascita.
- Parto prematuro.
- Alcolismo della madre durante la gravidanza.
- Esposizione a tossine come i pesticidi.
Anche l'età materna avanzata o l'uso materno di analgesici potrebbero causare un aumento del rischio di insorgenza di criptorchidismo nel bambino. Tuttavia, i risultati su questi fattori non sono conclusivi, sebbene considerevoli.
Diagnosi del criptorchidismo
Generalmente, la diagnosi del criptorchidismo viene effettuata mediante palpazione della sacca scrotale e successivamente della zona addominale e del canale inguinale alla ricerca del o dei testicoli.
Questo esame fisico può essere eseguito al momento della nascita o più tardi in una visita di routine del bambino.
In alcuni casi, il testicolo è difficile da localizzare e deve essere eseguito un test complementare come un'ecografia addominale. Se con questo test non vengono localizzati, possono essere eseguiti i seguenti studi:
- Ecografia o ultrasuoni per visualizzare i testicoli situati nel tratto inguino-scrotale.
- Risonanza magnetica (RM): è particolarmente utile per localizzare i testicoli intra-addominali.
Se non è possibile localizzare i testicoli mediante nessuno di questi esami, si dovrà ricorrere alla chirurgia, solitamente in laparoscopia. Normalmente, questa chirurgia viene eseguita tra il primo e il secondo anno di vita del bambino, a meno che non sia associata a un'ernia e si debba intervenire prima.
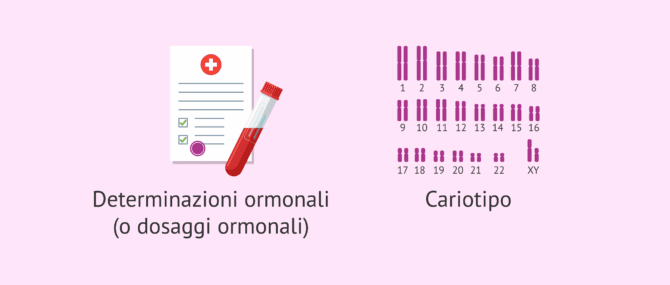
Nel caso in cui si tratti di un criptorchidismo bilaterale, è indicato anche effettuare determinazioni ormonali e analizzare il cariotipo per trovare la causa di questa alterazione.
Trattamento tramite chirurgia
Se il testicolo non scende spontaneamente durante i primi 12 mesi di vita, sarà necessario ricorrere al trattamento per evitare lesioni future.
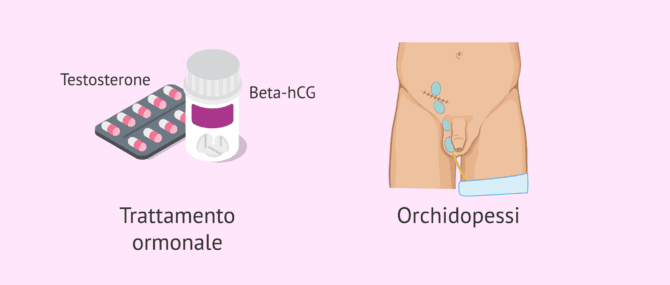
Esiste un trattamento medico con ormoni, come la beta-hCG e il testosterone, che stimolano la discesa. Tuttavia, questa strategia sta cadendo in disuso a causa dei suoi effetti collaterali.
La chirurgia, chiamata orchidopessi, è attualmente il trattamento di elezione per il criptorchidismo. Questa chirurgia è abbastanza efficace e di solito viene eseguita prima dei 2 anni di età.
Ci sono diversi studi che affrontano la relazione della chirurgia con la successiva fertilità maschile e il rischio di sviluppare un tumore testicolare. In entrambi i casi, le chirurgie eseguite in età più precoce hanno avuto una prognosi migliore.
Se l'orchidopessi viene eseguita a circa 18 mesi di età, influisce positivamente sia sulla fertilità, poiché c're un maggiore recupero del volume testicolare, sia su un minor rischio di sviluppare il cancro.
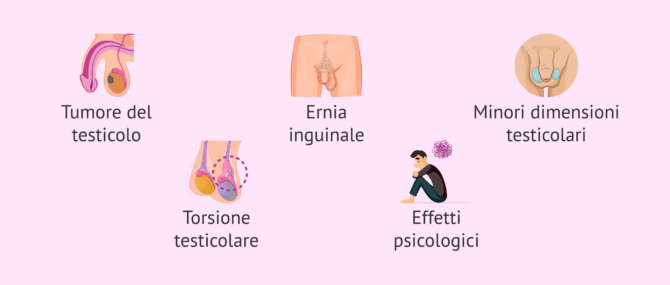
Conseguenze del testicolo ritenuto
I principali rischi e complicazioni derivanti dal criptorchidismo sono:
- Cancro ai testicoli: le persone che hanno sofferto di criptorchidismo hanno un rischio da quattro a cinque volte maggiore di sviluppare un tumore testicolare. Ci sono diverse teorie per spiegare questa relazione. Alcuni sostengono che sia dovuta a un'alterazione dello sviluppo testicolare. Altri la collegano all'aumento della temperatura.
- Ernia inguinale: può svilupparsi nel 65% dei casi.
- Dimensione testicolare ridotta: a causa di questa anomalia, il testicolo non cresce in modo normale. La sua crescita è ritardata poiché non si trova all'esterno del corpo.
- Torsione testicolare: questi bambini sono più predisposti a che il cordone spermatico subisca una torsione e interrompa l'afflusso di sangue al testicolo.
- Effetti psicologici nel maschio adulto.
Oltre alle conseguenze derivanti dai testicoli non discesi, ci sono anche effetti collaterali della chirurgia per il trattamento di questo disturbo. Si tratta di un intervento chirurgico abbastanza semplice, ma come qualsiasi altro, possono verificarsi sanguinamenti, infezioni, lesioni ai vasi sanguigni o persino conseguenze derivanti dall'anestesia.
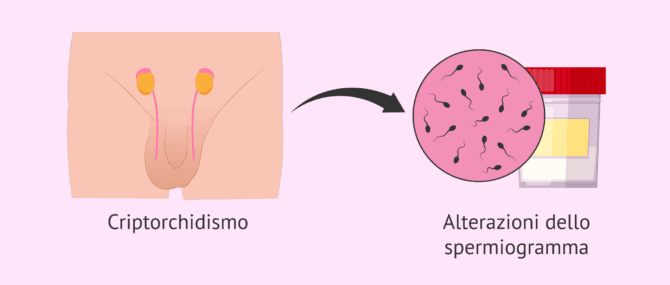
Criptorchidismo e fertilità
Affinché abbia luogo una corretta spermatogenesi (produzione di spermatozoi), i testicoli devono essere a una temperatura inferiore rispetto a quella corporea. Pertanto, fisiologicamente, i testicoli si trovano nella sacca scrotale a 33ºC.
Una maggiore temperatura testicolare può causare la morte delle cellule germinali o far sì che la divisione cellulare non avvenga correttamente. La conseguenza di entrambe le situazioni può essere un'alterazione della fertilità.
L'impatto del criptorchidismo sulla fertilità del maschio adulto dipende da vari fattori, come ad esempio:
- Localizzazione precedente del testicolo: intra-addominale o nel canale inguinale.
- Se si tratta di criptorchidismo unilaterale o bilaterale.
- Età alla quale viene eseguito l'intervento chirurgico.
È stato dimostrato che uno dei fattori più influenti è il momento dell'orchidopessi. Il ritardo della chirurgia aumenta considerevolmente il rischio che il paziente in età adulta abbia una capacità riproduttiva alterata.
Domande più frequenti
Il criptorchidismo può causare l'azoospermia?
Il criptorchidismo è la discesa incompleta di uno o di entrambi i testicoli attraverso il canale inguinale, che fa sì che i testicoli siano sottoposti a una temperatura più elevata di quella del sacco scrotale. Questo aumento della temperatura condiziona negativamente la produzione di sperma.
Il criptorchidismo unilaterale influisce anche sulla fertilità?
Sì, anche se l'effetto è minore che se si ha un criptorchidismo bilaterale. Nei casi in cui non viene eseguito alcun intervento chirurgico, il 51% dei pazienti con criptorchidismo unilaterale presenta alterazioni dei valori del seminogramma (analisi dello sperma). Se si sottopongono ad un intervento chirurgico, questa percentuale scende a circa il 25%.
La prevenzione del criptorchidismo è possibile?
Il criptorchidismo non può essere prevenuto, poiché è un disturbo dello sviluppo che si verifica prima della nascita. Tuttavia, le sue conseguenze possono essere evitate con un trattamento chirurgico precoce: grazie all'intervento chirurgico nel primo anno di vita, l'impatto negativo del criptorchidismo sulla fertilità e il rischio di cancro ai testicoli può essere ridotto.
Quali tipi di criptorchidismo esistono?
Il criptorchidismo consiste nella discesa incompleta dei testicoli nel maschio. Questa condizione può colpire uno o entrambi i testicoli.
Esistono diversi tipi di criptorchidismo a seconda dell'origine e della posizione anomala in cui si trova il testicolo non disceso:
- Testicoli non discesi congeniti.
- Testicolo assente o anorchia.
- Testicolo ectopico. In questo caso, si localizza generalmente nel perineo o nella coscia.
- Testicoli non discesi acquisiti.
- Testicolo in ascensore (o retrattile).
Inoltre, il criptorchidismo può essere addominale, inguinale, bilaterale, ecc.
Continua a leggere
Lettura consigliata
Come abbiamo spiegato, il criptorchidismo può influenzare la fertilità maschile. Se desideri conoscere altre cause di sterilità maschile, ti consigliamo di accedere al seguente link: Principali tipi e cause dell'infertilità maschile.
D'altra parte, il modo per valutare l'effetto del criptorchidismo sulla fertilità maschile è attraverso uno spermiogramma. In questo articolo spieghiamo in cosa consiste: Cos'è uno spermiogramma di base e come si fa passo dopo passo?
Comunità e Supporto
In inviTRA lavoriamo per rendere l'informazione mensile e rigorosa accessibile a tutti. Se questo articolo ti ha aiutato, considera di sostenerci affinché possiamo continuare ad accompagnare più persone nel loro cammino verso la genitorialità.
Bibliografia
B Gill, S Kogan. Cryptorchidism. Current concepts. Pediatr Clin North Am. 1997 Oct;44(5):1211-27. doi: 10.1016/s0031-3955(05)70554-x (Vedi)
D Cortes. Cryptorchidism--aspects of pathogenesis, histology and treatment. Scand J Urol Nephrol Suppl. 1998;196:1-54.
Dina Cortes, Rune Holt, Victoria Elizabeth de Knegt. Hormonal Aspects of the Pathogenesis and Treatment of Cryptorchidism. Eur J Pediatr Surg. 2016 Oct;26(5):409-417. doi: 10.1055/s-0036-1592415 (Vedi)
Gilvydas Verkauskas, Dalius Malcius, Darius Dasevicius, Faruk Hadziselimovic. Histopathology of Unilateral Cryptorchidism. Pediatr Dev Pathol. Jan-Feb 2019;22(1):53-58. doi: 10.1177/1093526618789300 (Vedi)
Hadley M Wood, Jack S Elder. Cryptorchidism and testicular cancer: separating fact from fiction. J Urol. 2009 Feb;181(2):452-61. doi: 10.1016/j.juro.2008.10.074. Epub 2008 Dec 13 (Vedi)
Marko Kaleva, Jorma Toppari. Cryptorchidism: an indicator of testicular dysgenesis? Cell Tissue Res. 2005 Oct;322(1):167-72. doi: 10.1007/s00441-005-1143-3 (Vedi)
Peter A Lee, Christopher P Houk. Cryptorchidism. Curr Opin Endocrinol Diabetes Obes. 2013 Jun;20(3):210-6 (Vedi)
Viviana R Pipman, Andrea Arcari, Guillermo F Alonso, Sonia V Bengolea, Elisabeth Boulgourdjian, Silvia P D'Amato, Ana C Keselman, Sabrina P Martín Benítez, Silvia E Martin, M Sol Rodríguez Azrak, Mariana Costanzo. Cryptorchidism: An update of advances in its diagnosis and treatment. Arch Argent Pediatr. 2024 Sep 26;123(3):e202410441 (Vedi)
Domande più frequenti: 'Il criptorchidismo può causare l'azoospermia?', 'Il criptorchidismo unilaterale influisce anche sulla fertilità?', 'La prevenzione del criptorchidismo è possibile?' e 'Quali tipi di criptorchidismo esistono?'.





il mio fidanzato mi ha detto che da bambino soffriva di criptorchidismo e che è stato operato all’età di 5 anni. Voglio sapere se è probabile che sia diventato sterile. Aiutami, ti prego, sto aspettando la tua risposta.
Salve Cosma,
Se siete stati operati da bambini, probabilmente non avrete problemi a produrre sperma. In ogni caso, è possibile eseguire un seminogramma per verificare la qualità seminale.
Spero di avervi aiutato.