Il cancro ai testicoli è una condizione rara, ma colpisce soprattutto i giovani uomini in età fertile. Nonostante ciò, questi tumori sono curabili nella maggior parte dei casi e hanno un alto tasso di sopravvivenza.
Gli esperti raccomandano un autoesame precoce dei testicoli per individuare eventuali segni, come ad esempio un grumo.
Se il cancro ai testicoli è confermato, si consiglia a tutti questi uomini di congelare il loro sperma prima del trattamento del cancro per preservare la loro fertilità.
Di seguito trovate un indice con i 10 punti che tratteremo in questo articolo.
- 1.
- 1.1.
- 1.2.
- 2.
- 3.
- 4.
- 5.
- 6.
- 6.1.
- 6.2.
- 6.3.
- 6.4.
- 6.5.
- 6.6.
- 7.
- 8.
- 9.
- 10.
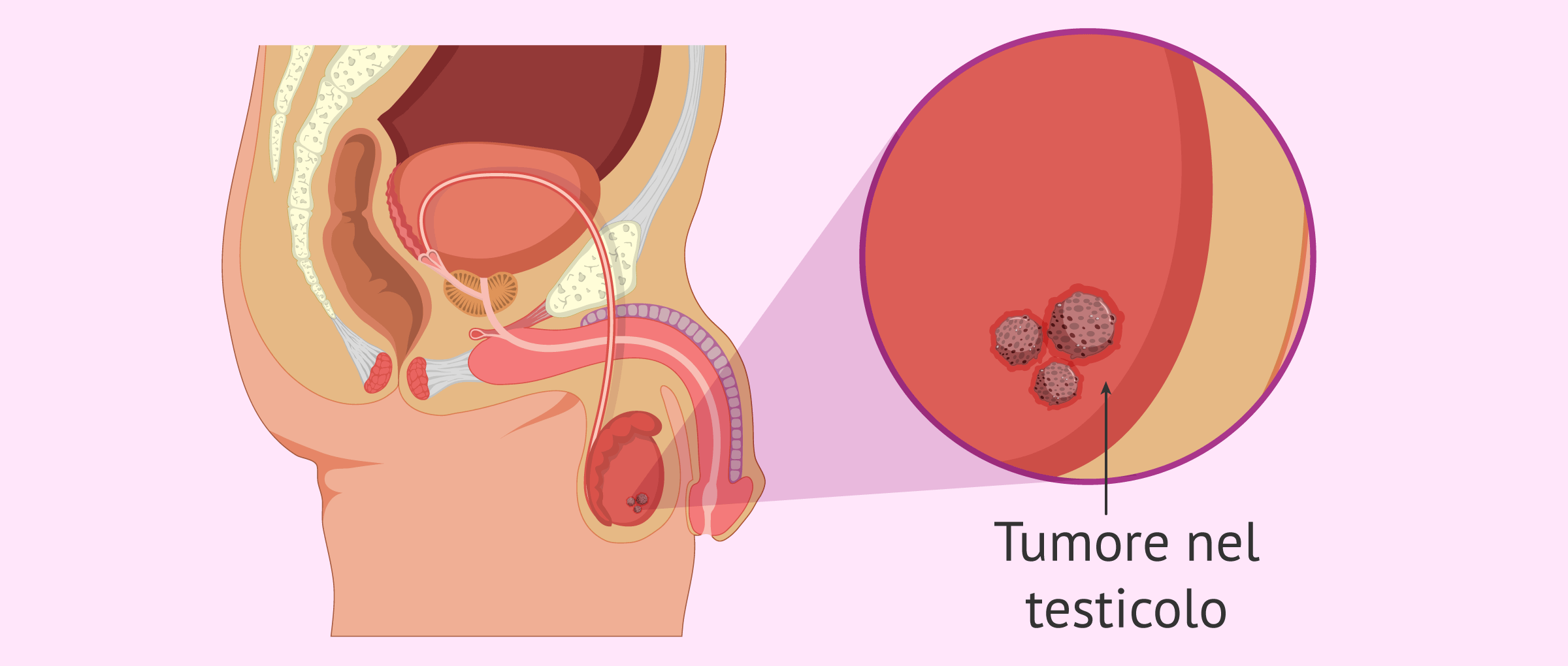
Tipi di cancro ai testicoli
Il cancro ai testicoli è il tumore più comune negli uomini di età compresa tra i 15 e i 40 anni.
Sebbene il suo tasso di mortalità sia sceso a meno dell'1%, il fatto che colpisca gli uomini in età riproduttiva rende il cancro ai testicoli molto grave per le coppie che desiderano avere figli.
Il cancro ai testicoli e soprattutto i trattamenti per debellarlo (chemioterapia e radioterapia) incidono gravemente sulla fertilità maschile.
La prognosi e il trattamento del cancro ai testicoli dipende fondamentalmente dal tipo di tumore.
Più del 90% dei tumori testicolari sono generati nelle cellule germinali, dove avviene la spermatogenesi, o produzione di sperma. Per questo motivo, questi tumori sono anche chiamati tumori delle cellule germinali, che a loro volta differiscono nei seguenti tipi:
Seminoma
I seminomi rappresentano circa il 40% dei tumori testicolari. Si caratterizzano come tumori a crescita lenta e di solito non si diffondono in altre parti del corpo.
Un marcatore tumorale per questo tipo di cancro è l'ormone gonadotropina corionica umana (hCG), che è spesso elevato e utilizzato per diagnosticare il cancro ai testicoli. Inoltre, i seminomi sono classificati in due sottotipi:
- Seminoma classico
- è il più comune e di solito colpisce gli uomini tra i 25 e i 45 anni.
- Seminoma spermatocitario
- è molto raro e si verifica in età avanzata, intorno ai 65 anni.
Poiché si tratta di tumori a crescita molto lenta, la loro prognosi è molto buona e sono molto sensibili alla radioterapia.
Non-seminoma
I tumori non-seminoma rappresentano il 60% dei tumori testicolari e di solito compaiono in età più giovane, tra i 15 e i 35 anni.
Questi tumori si sviluppano più rapidamente e sono quindi più gravi.
I sottotipi principali di tumori nonseminoma a cellule germinali sono i seguenti:
- Carcinoma embrionale
- è il più frequente e molto aggressivo, poiché il tumore di solito si diffonde rapidamente ad altri organi. I marcatori tumorali per questo tipo di cancro sono l'hCG e l'alfa-fetoproteina (AFP).
- Carcinoma del sacco vitellino
- è la forma più comune nei bambini e nei giovani e ha un grande potenziale di guarigione. Tuttavia, in età adulta tendono ad essere più complicate. Il principale marcatore tumorale è anche l'alfa-fetoproteina.
- Choriocarcinoma
- è un tumore molto raro che colpisce i maschi adulti. Cresce molto rapidamente e può diffondersi in altre parti del corpo. Il marcatore principale del tumore è l'hCG.
- Teratoma
- sono tumori che presentano cellule di tutti e tre gli strati embrionali: l'endoderma, il mesoderma e l'ectoderma. Di solito appaiono come parti di tumori a cellule germinali misti e non aumentano i livelli di hCG o AFP.
I tumori a cellule germinali misti contengono sia cellule seminoma che nonseminoma. Questo tipo di cancro ai testicoli è trattato allo stesso modo dei non-seminomi, perché crescono e si diffondono come questi.
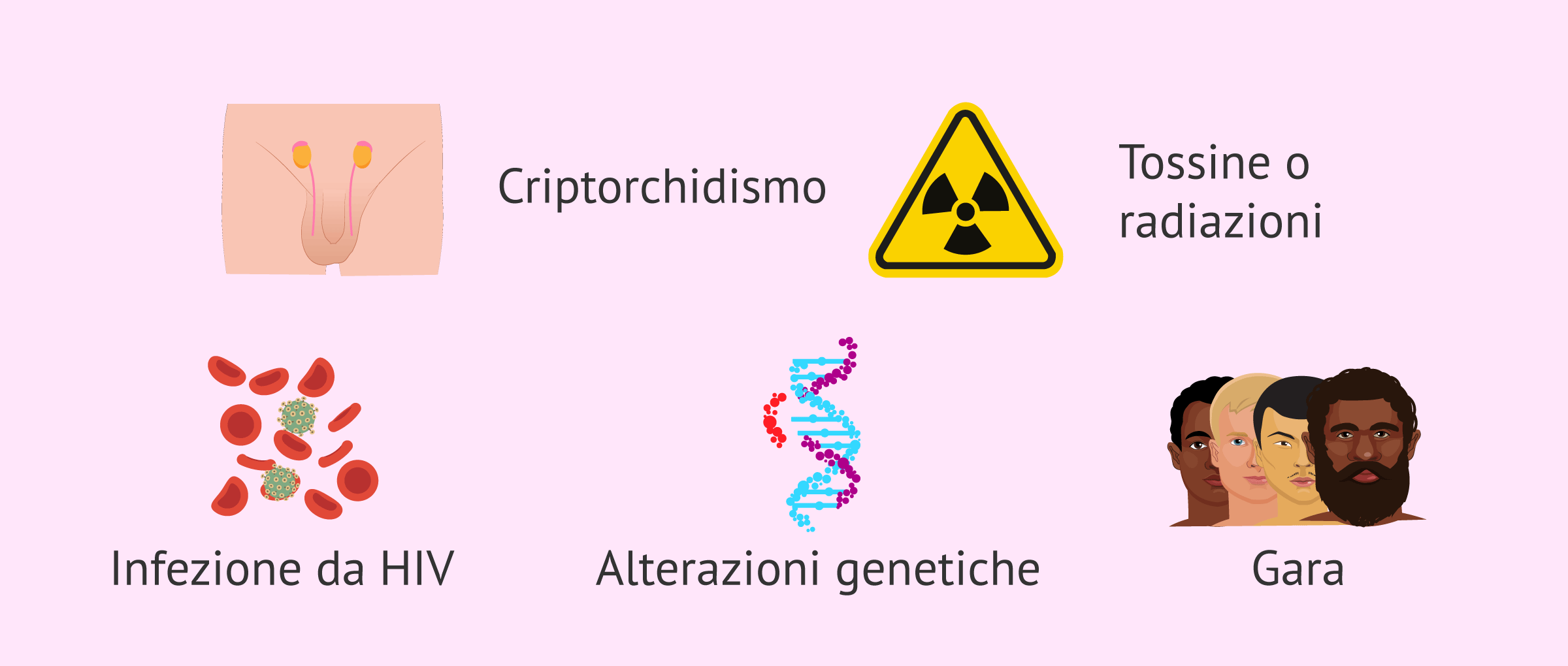
Fattori di rischio
Le cause esatte del cancro sono sconosciute, anche se è noto che lo stile di vita di un individuo può essere correlato e aumentare la probabilità di soffrire di qualche tipo di tumore.
In particolare, i fattori di rischio per il cancro ai testicoli sono i seguenti:
- Criptorchidismo: testicolo non discendente dopo la nascita.
- Storia familiare di cancro ai testicoli.
- Infezione da HIV.
- Fattori ambientali: uomini esposti a sostanze chimiche o radiazioni a causa del loro lavoro.
- Alterazioni genetiche come la Sindrome di Klinefelter che causano uno sviluppo anomalo dei testicoli.
- Razza o etnia: gli uomini bianchi hanno una maggiore incidenza di cancro ai testicoli rispetto agli uomini afroamericani.
Va notato che avere uno o più fattori di rischio non significa che un uomo si ammalerà di cancro ai testicoli.
Sintomi e diagnosi
In primo luogo, tutti gli specialisti del settore insistono sull'importanza di una diagnosi precoce del cancro ai testicoli, in modo da poter applicare un trattamento facile e rapido per eliminare il tumore senza compromettere seriamente la salute del maschio.
Per fare questo, si raccomanda a tutti i giovani, a partire dall'età scolare, di eseguire frequentemente l'autoesame testicolare per individuare eventuali segni di cancro, come la comparsa di un grumo nella zona testicolare.
Altri segni e sintomi da tenere d'occhio per individuare il cancro ai testicoli sono i seguenti:
- Gonfiore indolore o grumo nel testicolo
- Modifica della dimensione, della forma e/o della consistenza del testicolo
- Una sensazione di pesantezza nello scroto
- Disturbi nella zona testicolare
- Dolore al basso addome, alla schiena o all'inguine
- Ascite: accumulo di liquido nella cavità addominale.
- Aumento delle dimensioni del seno o della sensibilità
Nonostante tutto ciò di cui si è parlato in questa sede, alcuni uomini non hanno sintomi di cancro ai testicoli e possono essere rilevati solo con test medici per altre malattie. Ad esempio, quando si esegue un'ecografia testicolare durante uno studio sull'infertilità maschile.
Trattamento
Il trattamento del cancro ai testicoli dipenderà principalmente dal tipo di tumore, dallo stadio in cui si trova e se colpisce uno o entrambi i testicoli.
Di seguito descriveremo i più importanti trattamenti antitumorali:
- Chirurgia
- la rimozione del testicolo (orchiectomia inguinale radicale) è indicata per tutti i tipi e stadi di cancro ai testicoli. Il suo tasso di guarigione è molto elevato, anche se a volte è necessario combinare la chirurgia con la chemioterapia o la radioterapia per evitare ricadute.
- Radioterapia
- è molto efficace nei tumori di tipo seminoma. I fasci di energia ad alta potenza sono diretti verso la zona testicolare, distruggendo così le cellule tumorali. Il suo tasso di guarigione è superiore al 95% nei primi stadi, ma non è molto sensibile ai tumori non-seminoma.
- Chemioterapia
- è il trattamento indicato quando il tumore si è diffuso in altre parti del corpo. Consiste nella somministrazione di farmaci (bleomicina, carboplatino, etoposide o cisplatino, tra gli altri) per uccidere le cellule tumorali.
In ogni caso, la migliore opzione terapeutica sarà determinata dallo specialista che conosce a fondo la situazione del paziente. Inoltre, è importante prendere in considerazione il tipo e lo stadio del cancro, così come le preferenze del paziente.
Effetti sulla fertilità
Il cancro ai testicoli non causa problemi di sterilità maschile. Tuttavia, le cure per il cancro sono responsabili del fatto che molti uomini hanno difficoltà ad avere figli dopo essere stati curati.
Gli effetti o le conseguenze sulla fertilità maschile dipenderanno dal tipo di trattamento. In primo luogo, la rimozione di un testicolo non altera la funzione sessuale o i parametri seminali del maschio. Il testicolo rimanente è in grado di continuare a produrre la stessa quantità di sperma e di ormoni sessuali per soddisfare tutti i bisogni.
D'altra parte, la radioterapia e la chemioterapia influenzano la spermatogenesi di entrambi i testicoli e possono causare sterilità temporanea o permanente a seconda dell'aggressività del trattamento.
Se state pensando di preservare la vostra fertilità per avere un bambino in futuro, vi consigliamo di utilizzare questo strumento. In 3 semplici passi vi permetterà di scoprire quali cliniche della vostra zona soddisfano i nostri rigorosi criteri di qualità. Inoltre, riceverete un rapporto con consigli utili quando visiterete le cliniche.
Per questo motivo, la migliore opzione per la futura genitorialità è quella di preservare la fertilità congelando lo sperma. È necessario che l'uomo lasci un campione di sperma in laboratorio solo dopo 3-5 giorni di astinenza.
Tutte le informazioni su questa procedura sono disponibili al seguente link: Congelamento dello sperma: indicazioni, processo e risultati.
Domande più frequenti
È possibile avere figli con il cancro ai testicoli?
Sì, per realizzare questo trattamento è necessario prendere un campione di sperma adeguato prima del trattamento oncologico per crioconservarlo.
Se il trattamento oncologico è già stato eseguito in precedenza, bisognerebbe valutare la sua ripercussione sulla spermatogenesi e decidere i passi da seguire in base alla storia o al caso del paziente.
La fertilità maschile è influenzata nei maschi con un solo testicolo?
Avere un solo testicolo, alla nascita o a causa di una malattia successiva come il cancro, non implica che ci sia un problema di fertilità. Se il testicolo rimanente funziona correttamente e la spermatogenesi non ne risente, l'uomo potrà ottenere una gravidanza naturale senza problemi.
Quali sono i sintomi del cancro ai testicoli in stadio avanzato?
I sintomi del cancro ai testicoli non sono sempre facili da individuare, sia nelle fasi iniziali che in quelle più avanzate, quando il cancro si è diffuso in altri punti del corpo.
Tuttavia, alcuni sintomi di questa metastasi possono essere i seguenti:
- Dolore alla parte bassa della schiena se si diffonde ai linfonodi.
- Difficoltà di respirazione, tosse o dolore al petto in caso di metastasi polmonari.
- Dolore addominale in caso di metastasi nel fegato.
- Mal di testa o confusione quando il cancro si diffonde al cervello.
Posso avere una ricaduta di cancro ai testicoli?
Purtroppo, sì. Le persone che hanno già avuto un cancro ai testicoli hanno più probabilità di avere di nuovo questo tipo di tumore, per esempio nell'altro testicolo. Questo è noto come cancro testicolare ricorrente o ricorrente.
Per questo motivo, è molto importante che tutti i pazienti che hanno avuto un cancro ai testicoli siano sottoposti a regolari check-up con l'urologo, soprattutto entro due anni dalla fine della terapia antitumorale.
Esistono tumori testicolari secondari?
Il cancro testicolare secondario è un cancro che inizia in un organo diverso dal testicolo, ma alla fine si diffonde al testicolo. Per questo motivo, questo tipo di cancro non è conosciuto come cancro ai testicoli, ma prende il nome da dove ha avuto origine, anche se poi si diffonde ai testicoli.
Tra i più comuni c'è il linfoma testicolare, soprattutto negli uomini oltre i 50 anni. Altri tipi di cancro testicolare secondario includono il cancro alla prostata, ai polmoni e ai reni, tra gli altri.
Una volta che il cancro è stato sconfitto e la qualità dello sperma è bassa, consiglierebbe una FIVET convenzionale o andrebbe direttamente ad un ICSI?
Una volta guarito dal cancro, il maschio può diventare fertile. In caso contrario, può ricorrere all'uso dello sperma che ha congelato prima del trattamento. In questi casi, poiché lo sperma è molto prezioso perché scarso (solo uno o due campioni congelati), l'ICSI viene utilizzato direttamente, poiché un singolo spermatozoo può raggiungere la gestazione. Così, se si desiderano più bambini, ci sarebbe ancora un campione congelato.
Lettura consigliata
Se sei interessato a saperne di più sugli effetti del cancro sulla fertilità negli uomini e nelle donne, ti consigliamo di continuare a leggere qui: Come il cancro influenza la fertilità maschile e femminile?
Comunità e Supporto
In inviTRA lavoriamo per rendere l'informazione mensile e rigorosa accessibile a tutti. Se questo articolo ti ha aiutato, considera di sostenerci affinché possiamo continuare ad accompagnare più persone nel loro cammino verso la genitorialità.
Bibliografia
Aberger M, Wilson B, Holzbeierlein JM, Griebling TL, Nangia AK. Testicular self-examination and testicular cancer: a cost-utility analysis. Cancer Med. 2014 Dec;3(6):1629-34.
American Cancer Society. Cancer Facts & Figures 2017. Atlanta, Ga: American Cancer Society; 2017
Goriely A, Hansen RMS, Taylor IB, Olesen IA, Jacobsen GK, McGowan SJ, Pfeifer SP, McVean GAT, Rajpert-De Meyts E and Wilkie AOM. Activating mutations in FGFR3 and HRAS reveal a shared genetic origin for congenital disorders and testicular tumors. Nature Genetics 2009; 41:1247–1252
Horwich A, Shipley J, Huddart R. Testicular germ-cell cancer. Lancet. 2006;367:754-765
Moirano G, Zugna D, Grasso C, Mirabelli D, Lista P, Ciuffreda L, Segnan N, Merletti F, Richiardi L. Postnatal risk factors for testicular cancer: The EPSAM case-control study. Int J Cancer. 2017 Nov 1;141(9):1803-1810.
Ostrowski KA, Walsh TJ. Infertility with Testicular Cancer. Urol Clin North Am. 2015 Aug;42(3):409-20.
Viatori M. Testicular cancer. Semin Oncol Nurs. 2012 Aug;28(3):180-9.
Domande più frequenti: 'È possibile avere figli con il cancro ai testicoli?', 'La fertilità maschile è influenzata nei maschi con un solo testicolo?', 'Quali sono i sintomi del cancro ai testicoli in stadio avanzato?', 'Posso avere una ricaduta di cancro ai testicoli?', 'Esistono tumori testicolari secondari?' e 'Una volta che il cancro è stato sconfitto e la qualità dello sperma è bassa, consiglierebbe una FIVET convenzionale o andrebbe direttamente ad un ICSI?'.
Autori e collaboratori


Continua a leggere Cristina Algarra Goosman
Tutto ciò che riguarda la riproduzione assistita sui nostri canali.







Salve, una settimana fa sono stato colpito al testicolo sinistro giocando a calcio. Mi ha fatto molto male, ma non pensavo che fosse successo qualcosa. Ora ho notato un nodulo che non va via, ho pensato che potrebbe essere un ematoma o qualcosa del colpo, ma non va via e mi preoccupa. Potrebbe essere un cancro?
Ciao Julio,
Un colpo ai testicoli può danneggiare le strutture interne e mostrare gonfiore nella zona.
È importante valutare che il colpo non abbia causato alcun danno strutturale. Le consiglio di vedere il suo medico affinché la esamini e determini esattamente cos’è il nodulo.
Spero di avervi aiutato.
Cordiali saluti
Ciao, quando ero bambino uno dei miei testicoli non è sceso e non se ne sono accorti fino all’età di 6 anni. Hanno cercato di ripararlo ma mi hanno detto che non potevano essere sicuri che la sua funzione fosse conservata. Sono 2 anni che cerco di diventare padre con mia moglie e non c’è modo. Posso essere sterile per questo?
Ciao Leo1985,
La non discesa di un testicolo è conosciuta come criptorchidismo, di solito se diagnosticata presto è possibile risolvere il problema con una piccola operazione.
Se come dici tu non sono stati in grado di intervenire fino all’età di 6 anni è possibile che la funzione del testicolo sia compromessa poiché si raccomanda di eseguire questo intervento prima dei 2 anni per ottenere risultati ottimali.
Se lei e il suo partner state cercando di concepire da più di 1 anno, questo può indicare la presenza di qualche fattore riproduttivo che sta ostacolando la gravidanza. Non deve essere necessariamente un fattore maschile, perché mi risulta che l’altro testicolo ha la sua funzione conservata. Le consiglio di andare in una clinica della fertilità dove si sottoporrà ai test necessari per determinare se c’è qualche causa per questi problemi di fertilità. Vi lascio il nostro elenco di cliniche dove potete trovare quelle nella vostra zona.
Spero di avervi aiutato.
Cordiali saluti.