La comparsa di un tumore o di un cancro è una delle esperienze peggiori nella vita delle persone. A questo punto, devono iniziare un duro viaggio e sottoporsi alle necessarie terapie on cologiche, con l'unico obiettivo di essere guariti e di poter continuare la loro vita.
Tuttavia, alcune di queste persone che hanno avuto una qualche forma di cancro e sono riuscite a superarla devono affrontare un'altra preoccupazione: l'infertilità da trattamenti oncologici.
Oggi, i programmi di riproduzione assistita e di conservazione della fertilità permettono alle persone colpite di realizzare il loro sogno di diventare genitori.
Di seguito trovate un indice con i 7 punti che tratteremo in questo articolo.
Effetti del trattamento del cancro
I trattamenti chemioterapici e radioterapici contro il cancro possono influire sulla fertilità maschile e femminile, causando sia l'infertilità temporanea che quella permanente.
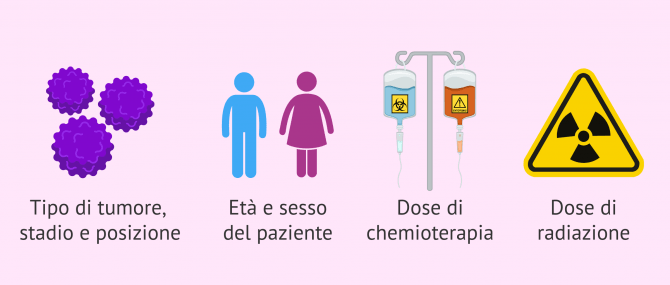
Nonostante ciò, il rischio di soffrire di sterilità e di non poter avere un figlio naturalmente dipenderà da diversi fattori:
- Tipo di tumore, stadio e posizione
- Età e sesso del paziente
- Tipo e dose dei farmaci utilizzati in chemioterapia
- Dose di radiazione e parte del corpo bersaglio
- Stato di fertilità prima della terapia antitumorale
I tipi di cancro che più possono influenzare la fertilità maschile sono il cancro ai testicoli, il cancro alla prostata, la leucemia e il linfoma di Hodgkin.
Per quanto riguarda la fertilità femminile, i tipi di cancro più rilevanti sono il cancro al seno, il cancro dell'utero o della cervice uterina, il cancro delle ovaie e i linfomi.
Per tutti questi motivi, l'American Society of Clinical Oncology(ASCO) raccomanda a tutte le persone che stanno per iniziare il trattamento del cancro di parlare con un membro del loro team sanitario degli effetti sulla loro fertilità e se ci sono opzioni di conservazione della fertilità che sono compatibili con questi trattamenti.
Infertilità maschile
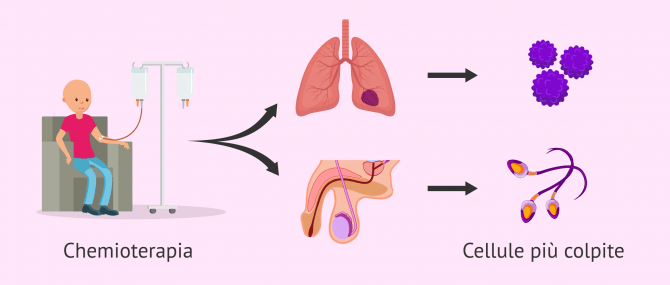
La chemioterapia si concentra sull'eliminazione delle cellule che si dividono rapidamente nel corpo, come le cellule tumorali.
Tuttavia, i maschi hanno altri tipi di cellule con divisione rapida: gli spermatozoi. Questo rende sia lo sperma che la spermatogonia (cellule staminali testicolari) un facile bersaglio per i farmaci antitumorali.
D'altra parte, i raggi ad alta energia utilizzati nella radioterapia per uccidere le cellule tumorali possono anche influenzare queste cellule staminali che producono sperma, soprattutto se la radiazione è diretta ai testicoli.
Il tipo di infertilità che gli uomini possono sperimentare una volta passato il cancro, sia temporaneo che permanente, dipenderà dal danno fatto alle cellule staminali spermatogoniche nei testicoli. Se sono troppo danneggiati, non potranno continuare a dividersi e produrre nuovo sperma.
Inoltre, la radioterapia può anche influenzare il cervello, in particolare l'ipotalamo e l'ipofisi, e tutta la produzione ormonale che regola la spermatogenesi può essere alterata. Questo si tradurrebbe anche in un calo della produzione di sperma e di ormoni sessuali come il testosterone.
Infertilità femminile
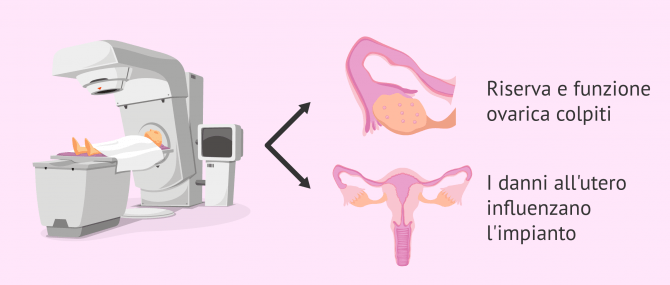
Nelle donne, la principale conseguenza dei trattamenti oncologici è la diminuzione della riserva ovarica, soprattutto nel caso della radioterapia diretta alla zona pelvica.
In questi casi, l'età è un fattore molto importante. Più giovane è la donna, maggiori sono le possibilità che abbia ancora una piccola parte dei suoi ovuli dopo aver superato il cancro.
Tuttavia, va notato che tutte le donne che hanno ricevuto chemioterapia o radioterapia sono a rischio di insufficienza ovarica precoce o di menopausa precoce. D'altra parte, le radiazioni dirette all'utero possono anche causare danni che impediscono all'embrione di impiantarsi nell'endometrio o di allungarlo durante la gravidanza, il che causerebbe aborti spontanei o bambini prematuri.
Come per gli uomini, le terapie antitumorali possono anche influenzare l'asse ipotalamo-ipofisario-ovarico e causare un disallineamento nei cicli mestruali.
Preservazione della fertilità
Molti dei disturbi della fertilità discussi in questo articolo potrebbero essere risolti se la persona affetta dal cancro prende la decisione di preservare la sua fertilità.
Ecco perché è così importante consultare uno specialista prima di sottoporsi a un trattamento oncologico.
Negli uomini
Poi discuteremo le opzioni che gli uomini hanno per preservare la loro fertilità:
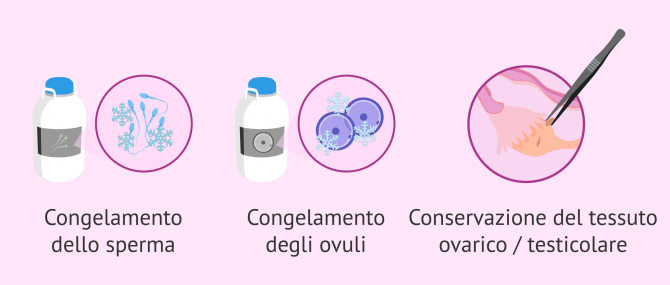
- Congelamento dello sperma
- è l'opzione migliore perché è molto semplice, basta raccogliere un solo campione di sperma per ogni masturbazione. Se il maschio ha una buona qualità seminale, sarebbe anche possibile tentare una gravidanza con l'inseminazione artificiale. La cosa più importante è farlo prima di iniziare il trattamento del cancro, altrimenti ci sarebbe il rischio di danni genetici allo sperma.
- Cryopreservazione dello tessuto testicolare
- è un metodo ancora in fase di studio che prevede la rimozione, il congelamento e la conservazione del tessuto testicolare, che può poi essere reimpiantato per ripristinare la fertilità dopo il trattamento del cancro. Per i bambini che non hanno ancora raggiunto la pubertà, questa è la loro unica opzione per preservare la fertilità.
Se state pensando di preservare la vostra fertilità per avere un bambino in futuro, vi consigliamo di utilizzare questo strumento. In 3 semplici passi vi permetterà di scoprire quali cliniche della vostra zona soddisfano i nostri rigorosi criteri di qualità. Inoltre, riceverete un rapporto con consigli utili quando visiterete le cliniche.
Negli donne
Nel caso delle donne ci sono diverse alternative, anche se alcune di esse sono più complicate o sono in fase sperimentale.
- Vitrificazione degli ovuli
- consiste nel fare la stimolazione ovarica per ottenere e congelare le uova. Questi possono poi essere utilizzati in un trattamento di fecondazione in vitro per ottenere una gravidanza. Va notato che questo processo richiede tempo che non molti pazienti hanno prima di iniziare la chemioterapia o la radioterapia. Inoltre, nel caso di tumori ormono-dipendenti, la stimolazione ovarica può causare un peggioramento del cancro.
- Ovariopessia o trasposizione ovarica
- le ovaie vengono spostate chirurgicamente in un altro punto del corpo, lontano dalla zona sottoposta a radioterapia, per evitare danni.
- Conservazione del tessuto ovarico
- una porzione della corteccia ovarica, dove si trovano i follicoli preantrali, viene rimossa chirurgicamente e congelata per essere reinserita nel corpo dopo il trattamento del cancro. Questa procedura è in fase sperimentale, soprattutto per le ragazze con il cancro che non hanno ancora raggiunto la pubertà e che quindi non possono vitrificare i loro ovuli.
- Maturazione in vitro degli ovociti
- consiste nella raccolta di ovuli immaturi dall'ovaio e nella loro successiva maturazione in laboratorio, in modo che possano essere utilizzati successivamente in un trattamento di fecondazione in vitro. Viene utilizzato nei casi in cui non c'è tempo o non è possibile la stimolazione ovarica.
- Soppressione delle ovaie
- è un metodo sperimentale che prevede l'uso di ormoni agonisti GnRH per fermare il funzionamento delle ovaie. La ricerca attuale suggerisce che questa non è una buona opzione per proteggere la fertilità durante il trattamento del cancro, ma gli studi clinici continuano.
Una volta che la donna è riuscita a superare il cancro ed è in grado di ottenere una gravidanza con gli ovuli precedentemente congelati, il dottor Sergio Rogel spiega come sarebbe stato il trattamento:
Per utilizzare gli ovuli conservati, dobbiamo scongelarli ed eseguire un ciclo di fecondazione in vitro. Per fare questo, useremo un campione di sperma del partner della donna o di un donatore nel suo caso. Creeremo quindi degli embrioni e, selezionando l'embrione migliore, lo utilizzeremo per essere trasferito nell'utero della donna.
Domande più frequenti
Lettura consigliata
Se siete interessati a maggiori informazioni su come preservare la fertilità in una situazione di cancro o per altri motivi, vi consigliamo di seguire la lettura qui: La preservazione della fertilità.
Comunità e Supporto
In inviTRA lavoriamo per rendere l'informazione mensile e rigorosa accessibile a tutti. Se questo articolo ti ha aiutato, considera di sostenerci affinché possiamo continuare ad accompagnare più persone nel loro cammino verso la genitorialità.
Bibliografia
Oktay K, Harvey BE, Partridge AH, Quinn GP, Reinecke J, Taylor HS, Wallace WH, Wang ET and Loren AW. Fertility Preservation in Patients with Cancer. DOI: 10.1200/JCO.2018.78.1914
American Society of Clinical Oncology. ASCO Recommendations on Fertility Preservation in Cancer Patients: Guideline Summary. J Oncol Pract. 2006;2(3):143-146.
Metzger ML, Meacham LR, Patterson B, et al. Female reproductive health after childhood, adolescent, and young adult cancers: Guidelines for the assessment and management of female reproductive complications. J Clin Oncol. 2013;31(9):1239-1247.
Nieman CL, Kazer R, Brannigan RE, et al. Cancer Survivors and Infertility: A Review of a New Problem and Novel Answers. J Support Oncol. 2006;4:171-178.
Autori e collaboratori




Come posso preservare la mia fertilità come paziente oncologica?
Ciao Max,
per i pazienti oncologici, lo sperma può essere congelato prima della chemioterapia o della radioterapia, che può essere utilizzata se il paziente desidera avere figli con tecniche di procreazione assistita. Qui potete leggere ulteriori informazioni sulla procedura: La preservazione della fertilità: congelare gli ovuli e lo sperma .
Spero che questo sia d’aiuto.