La biopsia testicolare consiste in un piccolo intervento chirurgico che permette l'estrazione di tessuto dai testicoli e la sua osservazione al microscopio. L'obiettivo principale della biopsia testicolare è trovare spermatozoi quando questi non compaiono naturalmente nel liquido seminale espulso durante l'eiaculazione. Per molti uomini, questo passo rappresenta l'opportunità di poter utilizzare i propri spermatozoi per avere un figlio.
Per quanto riguarda la procedura, la biopsia testicolare può essere eseguita aprendo la pelle dello scroto o tramite una puntura e aspirazione con un ago speciale. A tale scopo, viene somministrata un'anestesia locale o generale nella zona, per cui la biopsia testicolare non causa dolore.
Normalmente, la biopsia testicolare non provoca complicazioni gravi. Tra i rischi più comuni associati a questo intervento nell'uomo spiccano l'infezione della ferita o lievi fastidi nelle ore successive all'intervento.
Di seguito trovate un indice con i 11 punti che tratteremo in questo articolo.
- 1.
- 1.1.
- 2.
- 3.
- 4.
- 4.1.
- 4.2.
- 5.
- 6.
- 6.1.
- 7.
- 7.1.
- 7.2.
- 7.3.
- 7.4.
- 7.5.
- 7.6.
- 8.
- 9.
- 10.
- 11.
Cos'è?
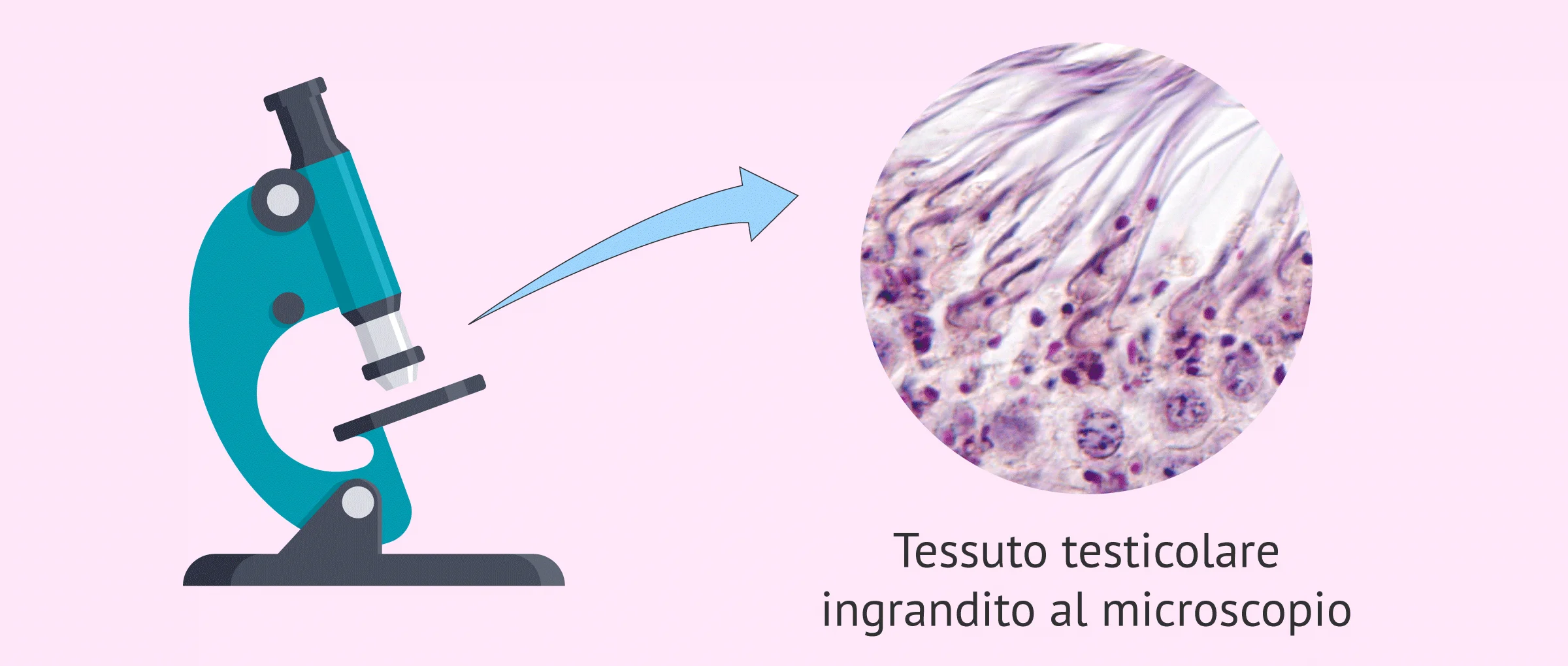
La biopsia testicolare è una procedura chirurgica superficiale basata sulla rimozione di uno o più pezzi di tessuto attraverso piccole incisioni nei testicoli. Queste incisioni sono suturate con punti di sutura che cadono da soli o si riassorbono.
Le porzioni di tessuto sono poi viste al microscopio per rilevare la presenza o l'assenza di sperma. Così, anche lo studio del tessuto testicolare è permesso.
La procedura per ottenere spermatozoi in laboratorio è molto delicata. I tubuli seminiferi (tubi all'interno del testicolo) contengono spermatozoi, ma anche altri tipi di cellule che possono renderli difficili da vedere. Questo test chirurgico è quindi eseguito da un medico specialista (urologo) supportato da un biologo.
In generale, è una tecnica semplice e indolore perché viene eseguita sotto anestesia.
Il quaranta per cento dei casi di infertilità nelle coppie sono di origine maschile, sia per alterazioni della qualità dello sperma che per problemi di eiaculazione.
La biopsia testicolare è una procedura relativamente nuova che permette alle coppie di ottenere una gravidanza attraverso il trattamento FIVET con iniezione intracitoplasmatica di spermatozoi (ICSI), senza il bisogno di sperma di un donatore.
Scopo della biopsia testicolare
Con questa procedura chirurgica, è possibile determinare se la spermatogenesi (produzione di spermatozoi) avviene normalmente nel testicolo.
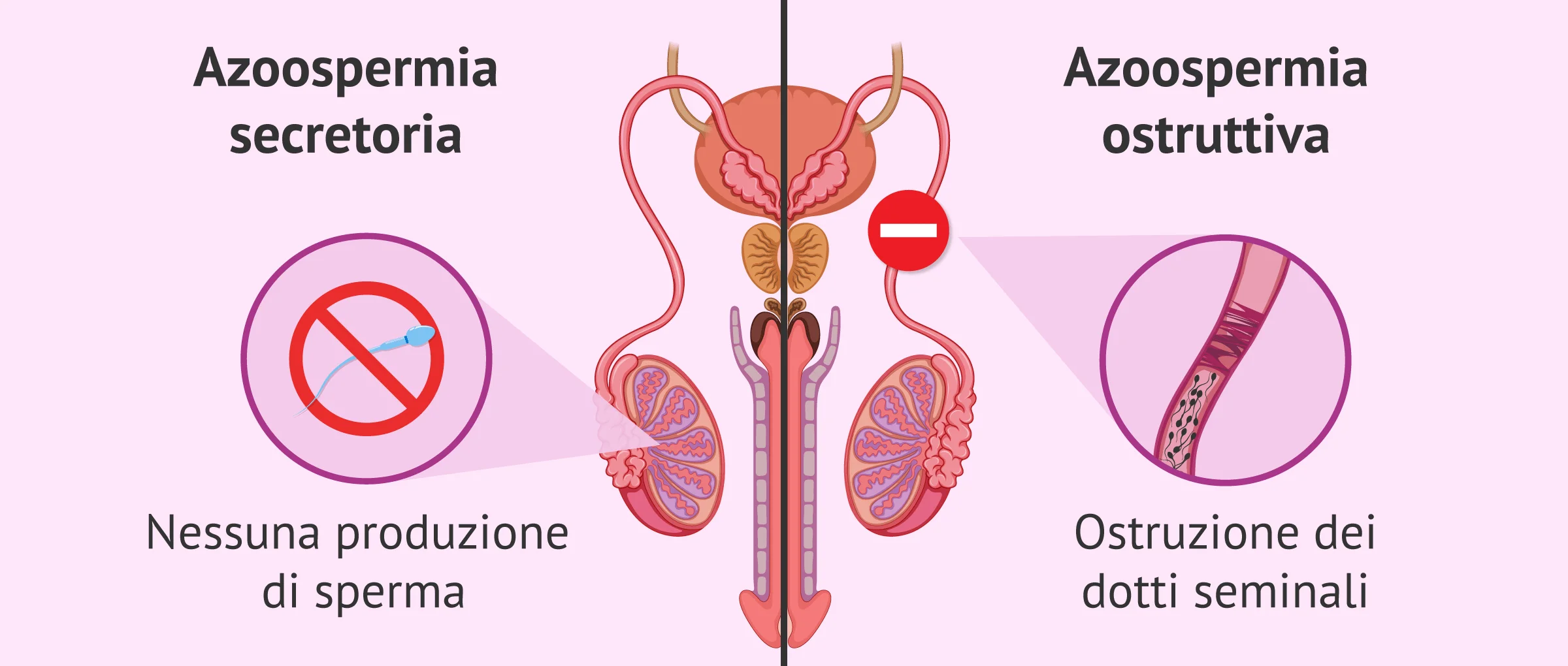
Pertanto, la biopsia testicolare può essere utilizzata per distinguere la patologia:
- Tipo ostruttivo: se i dotti seminali che permettono allo sperma di uscire all'esterno sono bloccati. Questo tipo di patologia è conosciuta come azoospermia ostruttiva.
- Tipo secretorio: la produzione di sperma è assente o gli spermatozoi non completano il loro processo di maturazione. Questo si riferisce all' azoospermia secretoria.
Questo scopo diagnostico permette di dire di che tipo di problema soffre il paziente e di valutare l'origine dell'infertilità maschile. Lo specialista propone poi il trattamento più appropriato.
Un altro obiettivo di questo test è il recupero dello sperma direttamente dal testicolo. Questo viene fatto quando non si trovano spermatozoi nell'eiaculato. In questo modo, si ottengono spermatozoi da congelare e/o da utilizzare freschi per il successivo trattamento di fertilità tramite ICSI.
Va notato che l'ICSI richiede solo un numero uguale di spermatozoi e ovuli. Per questo motivo, questa tecnica può essere eseguita su campioni di sperma di scarsa qualità o recuperati dal testicolo.
Il prezzo del trattamento può variare notevolmente a seconda dei test o delle tecniche incluse o meno, come il seminogramma, i farmaci, lo studio della fertilità, le visite mediche, la lunga coltura, la vetrificazione degli embrioni rimanenti, ecc.
In questo strumento è possibile ottenere prezzi dettagliati (cosa è e cosa non è incluso) da molte cliniche e una serie di consigli, in modo da poter fare le domande giuste quando si va per la prima visita.
Quando è indicata la biopsia testicolare?
La biopsia testicolare viene solitamente eseguita per trovare la causa dell'infertilità maschile quando un'analisi dello sperma mostra risultati anormali. Questa tecnica è raccomandata nei casi di azoospermia, oligospermia e gravi alterazioni della qualità dello sperma.
È anche indicato nei casi di ostruzione del dotto seminale, le cui cause sono diverse:
- Assenza di vaso deferente.
- Fibrosi cistica
- Infezioni
- Vasectomia.
D'altra parte, la biopsia testicolare può essere eseguita in presenza di un tumore per determinarne lo stato.
Tuttavia, la biopsia testicolare non dovrebbe essere eseguita quando l'assenza di spermatozoi è causata da disturbi ormonali o c'è una chiara evidenza della loro assenza nei testicoli.
Tipi di biopsie testicolari
Il metodo di biopsia da eseguire dipenderà dal motivo dell'esame, e il medico è responsabile della discussione delle opzioni.
In generale, ci sono due tecniche per ottenere lo sperma dal testicolo:
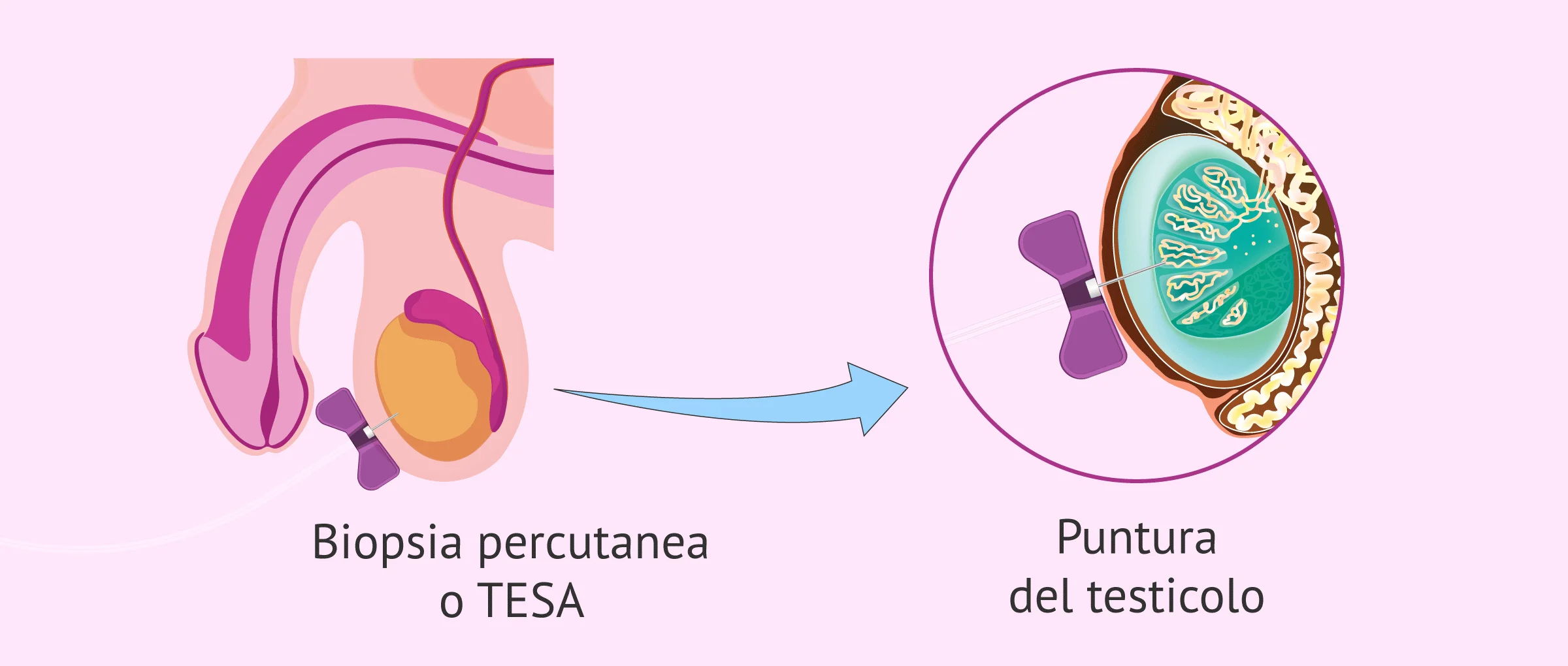
- Estrazione dello sperma testicolare(TESE): chiamata anche biopsia aperta, è la biopsia vera e propria. Sebbene la TESE sia indicata nei pazienti con azoospermia ostruttiva, viene anche applicata in alcune situazioni di azoospermia secretoria.
- Aspirazione dello sperma testicolare(TESA): conosciuta anche come biopsia percutanea. Questo metodo è meno invasivo della TESE ed è utile per gli uomini che hanno problemi di infertilità causati da un blocco nell'eiaculazione dello sperma.
Lo scopo di entrambe le procedure è quello di ottenere spermatozoi per il successivo utilizzo nel trattamento di fecondazione in vitro (IVF). Anche se hanno lo stesso scopo, la decisione di applicare un metodo o l'altro dipenderà dalla situazione particolare del paziente.
Si raccomanda di evitare l'attività sessuale per 1-2 settimane dopo la biopsia testicolare.
Qual è la procedura per la biopsia testicolare?
La biopsia testicolare non richiede il ricovero in ospedale, essendo una tecnica semplice. Tuttavia, è un test sgradevole per gli uomini rispetto a un seminogramma o un esame del sangue.
A seconda del tipo di biopsia testicolare da eseguire (TESE o TESA), il metodo utilizzato è diverso.
Biopsia testicolare aperta o TESE
La procedura chirurgica di una biopsia aperta viene eseguita in anestesia locale e talvolta combinata con la sedazione. La durata della procedura è di circa 15-20 minuti.
Il processo comporta la rimozione di piccoli frammenti del testicolo da esaminare al microscopio per cercare lo sperma. Per fare questo, si fa una piccola incisione di 2-3 cm nella pelle dello scroto e un'altra nel testicolo. Infine, vengono messi alcuni punti di sutura per chiudere la ferita e la si copre con una semplice medicazione. La tecnica viene ripetuta sull'altro testicolo, se necessario.
Il tessuto estratto viene frazionato in laboratorio e osservato al microscopio. In questo modo, una parte del tessuto viene utilizzata per il recupero degli spermatozoi vitali e un'altra parte per stabilire una diagnosi della causa dell'infertilità.
Una volta ottenuti gli spermatozoi, possono essere congelati in azoto liquido a -196°C o utilizzati direttamente per fecondare gli ovuli della donna estratti tramite puntura ovarica durante il trattamento di FIVET.
Biopsia testicolare percutanea o TESA
Questo modello di biopsia testicolare comporta la puntura del testicolo con un ago speciale collegato a una siringa. È una metodologia meno aggressiva rispetto alla biopsia aperta.
Tuttavia, la TESA ha anche diversi svantaggi rispetto alla TESE:
- È possibile che si ottengano pochi spermatozoi e che il paziente debba sottoporsi a un'altra biopsia testicolare aperta.
- Maggiore probabilità di complicazioni ed effetti collaterali.
Pertanto, la biopsia percutanea non è utilizzata frequentemente per l'aspirazione dello sperma. L' aspirazione dello sperma epididimale è spesso utilizzata in questi casi.
Studi complementari
Una volta ottenuto il tessuto testicolare, il processo non finisce in sala operatoria. Oltre a cercare spermatozoi vitali per la fecondazione in vitro, una piccola porzione di quel tessuto può essere inviata in laboratorio per eseguire analisi mediche più approfondite.
Questi studi aggiuntivi sono fondamentali per capire a livello cellulare perché il testicolo non funziona correttamente. Per ottenere una diagnosi definitiva, le analisi complementari più rilevanti includono:
- Studio istologico: eseguito quando l'analisi del seme mostra una concentrazione di spermatozoi al di sotto dei limiti normali (oligozoospermia) o se non ci sono spermatozoi nell'eiaculato (azoospermia). Qui si analizza il tessuto testicolare e la sua capacità di produrre spermatozoi, così come il punto in cui la spermatogenesi si interrompe.
- Studio della meiosi o citogenetico: valuta la struttura, la composizione e la disposizione dei cromosomi nelle diverse fasi della formazione dello sperma. Questo test viene eseguito quando ci sono precedenti aborti ripetuti o bassa motilità deglispermatozoi (astenospermia). L'uso di una biopsia testicolare per lo studio meiotico è controverso, poiché non ci sono parametri chiari per questa analisi.
Grazie a queste preziose informazioni, l'équipe medica può tracciare una strategia molto più precisa e offrire alternative reali, evitando il logorio emotivo di ripetere trattamenti che non funzioneranno.
Consigli postoperatori dopo una biopsia testicolare
Dopo l'intervento, l'uomo potrà tornare a casa il giorno stesso della biopsia testicolare, dopo essere rimasto per un periodo in osservazione. La cosa più normale è avvertire un leggero fastidio o una sensazione di pesantezza nella zona testicolare che scompare in un paio di giorni con comuni analgesici. Affinché tutto guarisca perfettamente e ci sia un corretto recupero dopo la biopsia del testicolo, è fondamentale seguire questi passaggi:
- Indossare mutande tipo slip che mantengano la zona sostenuta e senza movimento.
- Applicare un po' di freddo locale (protetto con un panno) per ridurre la possibile infiammazione.
- Mantenere la zona pulita e asciutta, lavandola con cura.
- Evitare sforzi eccessivi, sollevamento pesi o rapporti sessuali durante la prima settimana dopo la biopsia testicolare.
Seguendo queste linee guida postoperatorie, la maggior parte dei pazienti si sente completamente guarita in pochissimi giorni.
Complicazioni e rischi della biopsia testicolare
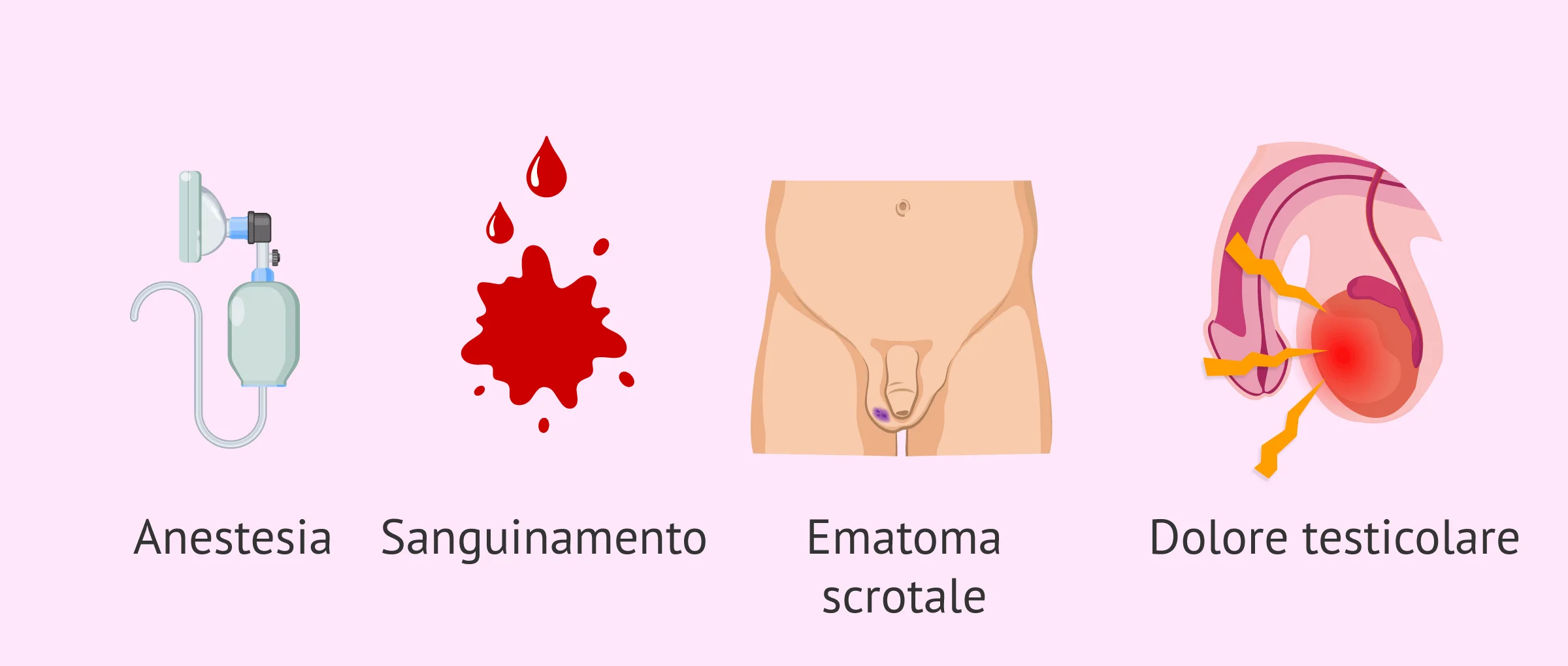
Le complicazioni e i rischi associati alla biopsia testicolare sono rari. Tuttavia, poiché si tratta di una procedura chirurgica, possono verificarsi complicazioni legate all'anestesia. In ogni caso, queste complicazioni si placheranno con il trattamento prescritto dal medico specialista.
Altri effetti collaterali della biopsia testicolare, anche se rari, sono i seguenti:
- Sanguinamento.
- Infezione della ferita.
- Ematoma sulla pelle dello scroto.
- Ematoma intratesticolare accompagnato da dolore testicolare persistente. Questo ematoma si riassorbe di solito in poche settimane.
- Gonfiore del testicolo che si attenua con la somministrazione di analgesici e antinfiammatori.
D'altra parte, il trattamento di riproduzione assistita può anche essere annullato se non si recuperano spermatozoi nella biopsia. In questa situazione, gli ovuli recuperati dalla puntura follicolare della donna verrebbero congelati, in attesa di decidere se ripetere la biopsia o optare per lo sperma di un donatore.
L'attesa dei risultati della biopsia può creare ansia nella coppia. Per questo motivo, gli specialisti consigliano di cercare un sostegno psicologico.
Domande più frequenti
I rapporti sessuali possono avere luogo prima della biopsia testicolare?
La biopsia testicolare è usata per ottenere gli spermatozoi quando gli spermatozoi non possono essere ottenuti con l'eiaculazione. È indicato nei casi di azoospermia, quando si sono ottenuti spermatozoi senza sperma nel campione di sperma o per ottenere una gravidanza dopo una vasectomia.
In caso di azoospermia, gli spermatozoi saranno recuperati se la causa è un'ostruzione (azoospermia ostruttiva). Nel caso in cui il problema sia nella produzione di spermatozoi, se non si trova un focus spermatico del testicolo, è molto difficile trovare spermatozoi anche nella biopsia.
Poiché il campione seminale non contiene sperma (che è la ragione per cui la biopsia è solitamente indicata), avere rapporti sessuali prima della biopsia non influenzerà i risultati della procedura.
La biopsia testicolare è una tecnica dolorosa?
No. La biopsia testicolare aperta o TESE può essere eseguita in anestesia locale o generale. Il metodo più comune è quello di sedare il paziente, in modo che non senta nulla.
Nella biopsia percutanea o TESA, di solito si usa l'anestesia locale, quindi il paziente può sentire una certa pressione ma nessun dolore.
È possibile avere rapporti sessuali dopo una biopsia testicolare?
Si raccomanda un periodo di astinenza sessuale da 1 a 2 settimane. Una volta trascorso questo tempo, il paziente può riprendere la normale attività sessuale.
Gli spermatozoi ottenuti da una biopsia testicolare possono essere utilizzati per l'inseminazione artificiale?
No. La quantità di sperma ottenuta in una biopsia testicolare è molto piccola, quindi non è possibile realizzare l'inseminazione artificiale.
In questi casi, la tecnica raccomandata è l'ICSI.
Qual è il costo di una biopsia testicolare?
Il costo di una biopsia testicolare varia da circa 700-2000 euro, a seconda del centro in cui viene eseguita e del metodo utilizzato.
Una biopsia testicolare produce sempre sperma?
No. La probabilità di trovare sperma con una biopsia testicolare è alta, ma non al 100%. La causa dell'assenza di sperma nell'eiaculato è importante per prevedere la probabilità di successo della tecnica.
Lettura consigliata
Se desidera ottenere informazioni sui valori normali di un'analisi dello sperma negli uomini, la invito a cliccare sul seguente link: Come si interpretano i risultati delle analisi dello sperma e i loro valori?
L'azoospermia è una delle ragioni principali per la biopsia testicolare. Pertanto, vi invito a continuare a leggere in questo articolo: Cos'è l'azoospermia - Cause, diagnosi e trattamento.
Comunità e Supporto
In inviTRA lavoriamo per rendere l'informazione mensile e rigorosa accessibile a tutti. Se questo articolo ti ha aiutato, considera di sostenerci affinché possiamo continuare ad accompagnare più persone nel loro cammino verso la genitorialità.
Bibliografia
Amer MK, Ahmed AR, Hamid AAA, GamalEl Din SF. Factors determining the sperm retrieval rate in fresh versus salvage micro-TESE: a comparative cohort study. Int Urol Nephrol. 2019 Mar;51(3):401-408. doi: 10.1007/s11255-019-02086-5 (Vedi)
Bouker A, Halouani L, Kharouf M, Latrous H, Makni M, Marrakchi O, Zouari R, Fourati S. Step-by-step loupes-mTESE in non-obstructive azoospermic men, a retrospective study. Basic Clin Androl. 2019 Jul 15;29:11. doi: 10.1186/s12610-019-0091-9 (Vedi)
Cisneros J.B, Navarro C, Castro A.E, Vásquez C, Bonilla M.A, Navas T.P. Microdisección testicular para la obtención de espermatozoides (m-TESE): nueva modalidad terapéutica en pacientes con azoospermia no obstructiva y niveles elevados de hormona folículo estimulante. Reporte de un caso. Revista Mexicana de Urología 2014. Vol 74 (6) 375-378.
Mehmood S, Aldaweesh S, Junejo NN, Altaweel WM, Kattan SA, Alhathal N. Microdissection testicular sperm extraction: Overall results and impact of preoperative testosterone level on sperm retrieval rate in patients with nonobstructive azoospermia. Urol Ann. 2019 Jul-Sep;11(3):287-293. doi: 10.4103/UA.UA_36_18 (Vedi)
Pilatz A, Kilb J, Kaplan H, Fietz D, Hossain H, Schüttler CG, Diemer T, Bergmann M, Domann E, Weidner W, Wagenlehner F, Schuppe HC.High prevalence of urogenital infection/inflammation in patients with azoospermia does not impede surgical sperm retrieval. Andrologia. 2019 Aug 27:e13401. doi: 10.1111/and.13401 (Vedi)
Taitson PF, Mourthé A Filho, Radaelli MRM. Testicular sperm extraction in men with sertoli cell-only testicular histology - 1680 cases. JBRA Assist Reprod. 2019 Aug 22;23(3):246-249. doi: 10.5935/1518-0557.20190023 (Vedi)
Domande più frequenti: 'I rapporti sessuali possono avere luogo prima della biopsia testicolare?', 'Quanti spermatozoi devo ottenere in una biopsia testicolare?', 'La biopsia testicolare è una tecnica dolorosa?', 'È possibile avere rapporti sessuali dopo una biopsia testicolare?', 'Gli spermatozoi ottenuti da una biopsia testicolare possono essere utilizzati per l'inseminazione artificiale?', 'Qual è il costo di una biopsia testicolare?' e 'Una biopsia testicolare produce sempre sperma?'.
Autori e collaboratori
Continua a leggere Cristina Algarra Goosman